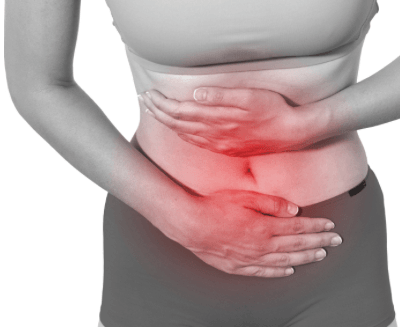
Боль внизу живота – типичный признак заболеваний желудочно-кишечного тракта или мочеполовой системы. Поэтому большая часть людей обращается к доктору соответствующей специализации. Но когда результаты обследования свидетельствуют о нормальном состоянии внутренних органов, как пациенты, так и врачи в недоумении: как такое может быть? В подобных ситуациях необходимо обратить внимание на позвоночник: в 10-20% случаях «виновником» болей в животе оказывается патология опорно-двигательного аппарата.
Боли в животе – сопутствующий симптом поясничного, грудного (намного реже) остеохондроза, поскольку в этих отделах расположены нервные окончания спинного мозга, связывающие позвоночник с органами брюшной полости и малого таза.
С годами межпозвоночные диски разрушаются: они теряют свою прочность и эластичность. Это приводит к чрезмерной подвижности позвонков и образованию костных наростов на их теле, появлению патологий в суставах, мышцах и связках (возникает компрессия околопозвоночных структур). При дегенеративных процессах в грудном отделе, в области 5-7 позвонков, сдавливаются корешки, отвечающие за нервное обеспечение кишечника, желчного пузыря, селезенки и желудка. Постоянное их раздражение разросшимися остеофитами вызывает боли, имитирующие заболевания ЖКТ.
В основе механизма возникновения боли внизу живота при поясничном остеохондрозе лежат такие компрессионные и рефлекторные синдромы:
- Корешковый – проявляется как на ранних, так и на более поздних стадиях заболевания (когда сформировалась протрузия или боковая межпозвоночная грыжа). Смещаясь, дегенеративно измененный диск сдавливает нервные корешки и сосуды, ухудшая тем самым отток венозной крови и передачу нервных импульсов от спинного к головному мозгу (возникает спазм, воспаление или паралич спинномозговых нервов). Это приводит к возникновению болевых ощущений в определенных частях тела. Если защемлены первые три корешка, человек чувствует боль в пояснице, передней и внутренней части бедра, внизу живота и области паха.
- Люмбоишиалгия (ишиас) – комплекс симптомов, возникающий вследствие защемления седалищного нерва деформированными позвонками, межпозвоночной грыжей. Синдром проявляется по-разному. Как правило, больной ощущает простреливающие боли в спине, иррадирующие в бедро и ягодицу. Однако сдавленный седалищный нерв также может вызвать спазмы тазовых мышц: появляется боль в паху, нижней части живота.
Защемление седалищного нерва. На рисунке изображены:
1. Раздражение нерва
2. Грыжа межпозвоночного диска
3. Воспаленный сустав
4. Воспаленная мышца
5. Грыжа межпозвоночного диска давит на нервные окончания спинного мозга
6. Седалищный нерв
В 15% больных остеохондрозом возникновение болевых ощущений в животе связано с дегенеративными процессами в тканях позвоночника. При этом боль:
- ощущается на поверхности тела и мышцах живота, но иногда бывает глубинной;
- имеет ноющий, тупой, распирающий или режущий характер;
- беспокоит постоянно;
- обостряется при наклонах, смене положения тела, ходьбе, глубоком дыхании и кашле;
- может быть односторонней, сочетаться с поясничными, спинными болями.
При разрушительных процессах в костных, хрящевых тканях позвоночника, болевые ощущения в животе сопровождаются:
- изжогой, тошнотой и даже рвотой;
- чувством тяжести в подреберье;
- расстройством стула (запоры, диарея);
- чрезмерным газообразованием в кишечнике.
При остеохондрозе клиническое проявление болей внизу живота часто воспринимают как признаки аппендицита, колита, холецистита или аднексита, недугов мочеполовой системы. Однако при заболевании внутренних органов у больного появляются и другие симптомы (смотр. табл.)
| Причина боли в животе | Характер боли | Отличие от болей в животе при остеохондрозе |
| Язва двенадцатиперстной кишки | Локальная, может появиться ночью или при «голодном» желудке; |
имеет умеренный характер, но периодически обостряется (весной, осенью);
сопровождается тошнотой и рвотными рефлексами, нарушением стула.
уменьшается после приема обезболивающих, антисекреторных препаратов;
при пальпации боль ощущается в пилородуоденальной области.
иррадирует в поясницу, крестец, ноги, кишечник и пах;
ощущается при пальпации во время гинекологического осмотра.
имеет сопутствующие симптомы: тошнота, метеоризм
Купируется медицинскими препаратами (спазмолитиками);
Больной жалуется на чувство горечи во рту, частые отрыжки.
сначала появляется в области пупка, но потом опускается вниз живота;
усиливается при движении (ходьбе, повороте на левый бок), кашле, чихании.
сопровождается отсутствием аппетита, повышенной температурой.
диарея с примесями крови, слизи;
При возникновении боли внизу живота до приезда доктора больной может сделать следующее:
- Ложимся на спину и кладем ладонь на живот. Затем медленно надавливаем на него пальцами, запоминая характер боли (распирающая, острая, ноющая) и место, нажатие которого вызывает наибольший дискомфорт.
- При возможности встаем и делаем наклоны, несколько шагов, чтобы определить усиливается ли при этом боль.
- Вспоминаем когда появились боли внизу живота: после стресса, переохлаждения, физической нагрузки или внезапно. Важно также отметить сопровождается ли болевой синдром тошнотой, температурой или расстройством стула.
Самостоятельно выявленные особенности боли помогут врачу быстрее поставить диагноз. Доказательством вертеброгенного происхождения болевых ощущений внизу живота являются симптомы раздражения нервных корешков и выпадения функций разных частей тела:
- онемение, бледность и сухость кожи;
- нарушение сухожильных рефлексов, слабость в мышцах;
- снижение поверхностных ощущений;
- чрезмерное потоотделение;
- покалывание в теле, конечностях.
Вертеброгенные боли в животе имитируют различные заболевания органов брюшной полости и малого таза. Однако это не исключает возможность развития истинных трофических нарушений.
Выявить причину возникновения боли внизу живота можно только после прохождения больным таких видов обследования:
- УЗИ органов брюшной полости и малого таза – назначают для того чтобы подтвердить (опровергнуть) их патологию.
- Рентгенография позвоночника (в боковой и прямой проекциях) – позволяет оценить состояние позвонков: степень их смещения, наличие остеофитов.
- КТ и МРТ – наиболее информативные методы исследования тканей. Они дают возможность рассмотреть межпозвоночные диски (уточнить их края) и связочный аппарат, выяснить место ущемления спинномозговых корешков.
Взаимосвязь между болевым синдромом и остеохондрозом подтверждается, если результаты диагностики показали:
- нормальное состояние внутренних органов;
- уменьшение плотности дисков;
- наличие остеофитов на позвонках;
- разрушение хряща внутри фасеточных суставов;
- образование протрузии, межпозвоночной грыжи;
- деформации позвоночника (сколиоз, лордоз, кифоз).
В тяжелых случаях для постановления точного диагноза может потребоваться консультация узкоспециализированных специалистов (гинеколог, инфекционист, невропатолог) и дополнительное обследование, в которое входят:
- анализы мочи крови (общий и расширенный);
- бактериологический посев кала;
- эндоскопическое исследование желудка, кишечника;
- копрограмма.
После всестороннего обследования врач делает выводы о механизме возникновения боли в животе, выбирает методику лечения.
Когда причиной боли в животе является сдавливание нервных корешков, избавиться от неприятных ощущений поможет только комплексное лечение позвоночника. Основные его цели:
- устранить спазмы мышц;
- уменьшить отеки и воспаление в местах поражения костной, хрящевой ткани;
- ослабить компрессию нервных корешков.
Терапия остеохондроза, осложненного болями внизу живота, включает:
Прием медикаментозных препаратов. Как правило, назначают:
- обезболивающие и противовоспалительные средства;
- медикаменты, нормализующие кровообращение и обмен веществ в пораженных тканях;
- хондропротекторы и миорелаксанты.
Физиотерапевтические процедуры. Облегчить боль (любой локализации) при остеохондрозе помогают:
- магнитотерапия;
- электрофорез;
- терапия лазером;
- парафиновые аппликации.
Классический и сегментарно-рефлекторный массаж – показаны в период стихания симптомов остеохондроза. Положительный эффект от их применения заключается в следующем:
- улучшается циркуляции крови в костных и хрящевых тканях;
- снижается давления на нервные корешки, артерии (исчезают спазмы мышц);
- исчезают патологические рефлексы;
- восстанавливается работа всех систем организма.
Лечебную физкультуру (не применяют в острый период течения заболевания). Эффект от занятий:
- укрепляются спинные, брюшные мышцы;
- улучшается приток крови, питательных элементов в пораженные ткани позвоночника;
- высвобождаются заблокированные позвонки;
- исчезают застои в малом тазу.
Исходя из описанных выше методов лечения, можно отобразить следующий список.
Если при остеохондрозе боли внизу живота и спине не поддаются консервативному лечению и часто обостряются, сопровождаются дисфункциями тазовых органов (нарушение мочеиспускания и дефекации) и синдромом «конского хвоста» рекомендуется хирургическое вмешательство. Во время операции проводят протезирование межпозвоночных дисков и удаляют остеофиты, сдавливающие сосуды и спинномозговые корешки.
Остеохондроз – всестороннее заболевание: он может стать причиной боли внизу живота, груди, сердце, верхних и нижних конечностях. Соблюдая рекомендации по лечению можно не только предотвратить появление такого рода осложнений, но и снять основные симптомы недуга, замедлить развитие дегенеративно-дистрофических процессов в позвоночнике.
источник
Если заболевание начинается в шейном отделе позвоночника, то пациент ощущает неприятное ощущение в ушных раковинах, затылке, руках. С развитием заболевания начинается нарушение чувствительности кожных покровов, их онемение, плохо сгибается средний, безымянный палец.
У пациента часто кружится голова из-за сдавливания позвоночной артерии.
Может ли при остеохондрозе болеть живот? Боли в грудном отделе усиливаются во время движения пациента, при вдохе и выдохе, начинается онемение рук. Пациент жалуется на ощущение мурашек, боль может ирригировать в область желудка, грудной клетки, печени. Эти симптомы довольно сложно выявить и диагностировать из-за слабой выраженности или непонятной клинической общей картины. Нередко боли в грудном отделе начинаются из-за острых инфекций дыхательных путей.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \»Московская поликлиника\».Задать вопрос>>
При поражении заболеванием поясничного отдела боль более острая. Она может быть хронической или периодической и усиливается после нагрузки. По мере развития заболевания ущемляется седалищный нерв и остальные нервные окончания. Кроме боли в пояснице, пациентов могут беспокоить боли, ирригирующие в область ног, крестец, желудок и печень. Кроме того, болеть внизу живота может из-за компрессионной миелопатии. Такое состояние связывают с физиологическими особенностями строения поясницы пациента. При этом осложнении болезненные ощущения могут быть как локальными, так и опоясывающими.
Кроме того, начинается слабость в ногах и их онемение.

Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Такие боли могут локализоваться в области желудка, уходить в левое или правое подреберье, возникать внизу живота, напоминая симптомы гинекологического заболевания или патологии мочеполовой системы.

При остеохондрозе грудного отдела пациент может ощущать постоянную болезненность в животе, иногда она проходит сама собой. Но наличие остеохондроза провоцирует развитие гастрита, язвенной болезни. У пациента наблюдается повышенное газообразование, нарушаются пищеварительные процессы, наблюдается изжога.
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Могут возникать режущие боли в области почек, которые локализуются в одной точке или могут быть опоясывающими.
Кроме того, наблюдается такой вид болезненности: у человека при кашле, чихании или движении внезапно развивается острая болезненность, которая сопровождается нарушением стула.
Известны случаи, когда человек не один год лечится от гастрита или других болезней желудочно-кишечного тракта, и даже не подозревает, что причина более кроется в остеохондрозе грудного и поясничного отдела позвоночника.
При патологии грудного или поясничного отдела начинаются дегенеративные изменения в межпозвоночных позвонках с последующей деформацией.
По мере развития заболевания диск выпячивается, начинают расти костные структуры, которые сдавливают близлежащие сосуды и нервы.
Если процессы происходят в грудном отделе или в области 5–7 позвонка, то начинается сдавливание нервных корешков, которые отвечают за нервные обеспечение внутренних органов, например, желудка, селезёнки.
Они раздражают с остеофитами, и клиническая картина становится похожа на патологии желудочно-кишечного тракта.
- Корешковый синдром. Это негативное явление может возникать как при начале заболевание, так и при появлении грыжи или протрузии. Деформированный диск начинает давить на сосуды, ухудшая кровоток, начинается воспалительный процесс, параличи и спазмы спинномозговых нервов. При компрессии первых трёх позвонков у пациента возникает болезненность в поясничном отделе позвоночника, бедре, в животе и пахе.
- Ишиас. Этот синдром тоже может вызывать боль в области паха и нижней части живота. Его вызывает защемление седалищного нерва позвонками, подвергнутым дегенеративным изменениям. Чаще всего такие боли носят простреливающий характер, может возникнуть ряд отдающих болей, возникающих в области живота и паха.
Лечение остеохондроза проводит врач-ортопед, остеопат, невролог, мануальный терапевт.
В особо сложных случаях к лечению подключается хирург.
- Болевой синдром интенсивный, не прекращается после принятия медикаментов.
- Немеют руки и ноги.
- Возникают параличи конечностей.
- Начинается появления язвенной болезни и других патологий ЖКТ.
- Периодически наблюдаются нарушения пищеварительного процесса.
- До приезда врача пациенту необходимо лечь на спину и положить ладони на больную область. Следует проводить медленную пальпацию и запоминать свои ощущения при болезненности. Таким образом, нужно найти место, в котором ощущается максимальная болезненность и дискомфорт.
- Если это возможно, то пациенту необходимо несколько раз наклониться, чтобы понять в какой точке усиливается болезненность.
- Человеку следует понять: охлаждался ли он в последнее время, были ли у него сильные физические нагрузки или боль появилась сама с собой и внезапно. Необходимо отметить для себя какие симптомы помимо болезненности наблюдаются: повышенная температура, проблемы с дефекацией, рвота или тошнота.
Без врача не следует проводить никакого лечения, потому что только врач на основе лабораторных исследований и методик может выявить истинную причину боли.
Диагностируются подобные симптомы довольно сложно, потому что они могут напоминать клиническую картину острого аппендицита, язвы, гастрита и других заболеваний желудочно-кишечного тракта.

Опасность этого состояния в том, что когда боль исчезает самостоятельно, негативные изменения продолжаются. Это провоцирует появление у пациента изжоги, развитие гастрита и язвенной болезни, проблемы с процессом пищеварения, нарушение стула. Это влечёт за собой ослабление всего организма, на слизистой желудка кишечника могут образовываться язвы.
Это явление часто путают с острыми состояниями при болезнях внутренних органов, что увеличивает риск ошибочных диагнозов и даже приводит хирургическим вмешательством.
Кроме того, компрессия нервов, артерий в поясничном и грудном отделе ухудшает кровоснабжение внутренних органов брюшной полости.
Посмотрите важное видео на эту тему
Боли в животе при остеохондрозе сложно диагностируются, потому что являются ирригирующими. Нередко пациент годами лечится от заболеваний желудочно-кишечного тракта, болезней мочевыводящих путей, гинекологических заболеваний. Причина болей кроется в компрессии нервов и артерий в поражённом остеохондрозе участке. Для того, чтобы неприятные симптомы ушли и больше не беспокоили пациента, следует проводить комплексное лечение дегенеративных процессов в отделах позвоночника.
Для этого можно использовать лечение медикаментами, физиотерапию, курсы массажа, комплексы лечебной гимнастики, сеансы мануальной терапии, гирудотерапии и другие методики.
Внезапно возникающие боли в животе требуют тщательного диагностирования, потому что увеличивают риск неправильной постановки диагноза, приводящего впоследствии к неправильному лечению и даже хирургическим вмешательствам.
источник
Иннервация большинства органов грудной и брюшной полости осуществляется нервами, которые отходят от спинного мозга. Сдавливание, травмирование корешков сказывается на работе желудочно-кишечного тракта, сердца, легких. Потому при возникновении боли в животе пациента нужно тщательно обследовать, включая рентгенографию грудного и поясничного отдела позвоночника.
Необходимо разобраться, может ли болеть желудок при остеохондрозе, и какие причины этого состояния. Ведь лечение различается при патологии позвоночника и органических заболеваниях внутренних органов.
Нарушение иннервации возникает вследствие сдавливания нервных корешков позвонками. Проявления довольно разнообразны: снижение чувствительности, двигательных функций в месте поражения. Главным симптомом является боль. Она возникает в позвоночнике, распространяется по ходу нервов, может отдавать в живот, конечности. Проблемы с иннервацией в дальнейшем сказываются на работе органов пищеварения. Возникает дискомфорт в желудке, кишечнике, изжога.
Существует некоторая закономерность возникновения симптомов. При поражении средней части грудного отдела наблюдаются нарушения работы желудка, двенадцатиперстной кишки; нижнего отдела – боль отдает в околопупочную область, правое подреберье. Неприятные ощущения внизу живота свидетельствуют о патологическом процессе в поясничном отделе.

- в большинстве случаев боль острая, стреляющая, намного реже – ноющая, тупая;
- усиливается при движениях, наклонах туловища. Для дифференциальной диагностики необходимо попросить больного присесть, наклониться. Если состояние ухудшилось, это указывает на остеохондроз;
- неудобная поза, длительное нахождение в одном и том же положении, даже лежа, приводит к возникновению боли;
- пациент не может полноценно чихнуть. Глубокий вдох, кашель сопровождаются неприятными колющими ощущениями в позвоночнике, по ходу ребер;
- проблемы с желудком не связаны с приемом пищи;
- наблюдается защитный механизм – напряжение мышц спины;
- дополнительно снижается чувствительность на коже туловища, конечностей;
- при повреждении двигательных волокон возможны парезы, параличи.
Вышеуказанные симптомы характерны для заболеваний позвоночника. На основании только клинической картины диагноз поставить сложно. Для подтверждения необходимо исследовать внутренние органы, исключить органическую патологию. Ведь боли в животе – распространенный симптом, что встречается при многих заболеваниях.
Как при остеохондрозе, так и при язвенной болезни может возникать сильная, режущая боль в животе. Необходимо отличать эти два заболевания. Если предположить, что у пациента дистрофические изменения позвоночника, и не начать лечение язвенной болезни, возникнут угрожающие жизни осложнения. Отличительные черты патологии желудка перечислены ниже:
- боль в эпигастрии (верхняя часть живота) связана с приемом пищи: возникает после еды, на голодный желудок или ночью;
- уменьшается после приема антацидов, спазмолитиков;
- характерная особенность – наличие обострений весной и осенью;
- дополнительно пациент жалуется на тошноту, рвоту, изжогу, отрыжку;
- болезненные ощущения достигают максимума при надавливании на живот в эпигастрии.

- боль имеет опоясывающий характер или локализована в правом подреберье;
- после рвоты облегчение состояния не наступает;
- наблюдаются нарушения стула: чередование диареи с запором или преобладание одного из вариантов;
- состояние ухудшается при употреблении жирной пищи.
Необходимо четко различать боль при остеохондрозе и воспалении червеобразного отростка. Ведь аппендицит – хирургическая патология, несвоевременная диагностика и лечение приводят к развитию осложнений, в запущенных случаях – к смерти.
Воспаление червеобразного отростка сопровождается тошнотой, рвотой, повышением температуры. Боль сначала диффузная, потом перемещается в правую подвздошную область.
Для дифференциальной диагностики необходимо проверить симптомы раздражения брюшины: при надавливании внизу живота справа возникает боль, при отпускании – она резко усиливается. Для остеохондроза вышеперечисленные признаки не характерны.

Основную роль в диагностике остеохондроза играют инструментальные и лабораторные методы исследования. С помощью рентгена, компьютерной или магнитно-резонансной томографии можно выявить дистрофические изменения позвоночника. К наиболее важным признакам остеохондроза относятся:
- уменьшение межпозвоночной щели;
- изменение размеров позвонков;
- наличие костных выростов, искривление позвоночника.
Чтобы исключить органические заболевания внутренних органов, врач назначает дополнительные методы диагностики. В первую очередь пациент сдает анализ крови, где определяются гемоглобин, лейкоциты, СОЕ. Увеличение данных показателей свидетельствует о наличии воспаления. Биохимическое исследование позволяет определить билирубин, белок, почечные и печеночные ферменты. Если значения существенно превышают норму, это указывает на заболевание соответствующего органа.
Для постановки диагноза необходимо провести следующие исследования:
- УЗИ органов брюшной полости, малого таза;
- гастроскопия показана для оценки состояния пищевода, желудка, двенадцатиперстной кишки;
- колоноскопия применяется для осмотра толстого кишечника;
- магнитно-резонансная или компьютерная томография.
Тактика ведения больного направлена на выявление и устранение причины развития заболевания. Для уменьшения болевого синдрома при остеохондрозе показаны нестероидные противовоспалительные препараты короткими курсами. Длительное применение только усугубляет ситуацию, усиливая боль в животе. Врач может назначить массаж, физиопроцедуры, ношение корсетов в период выздоровления.
источник
Остеохондроз становится все более распространенным заболеванием среди людей молодого возраста, которое редко протекает без сопутствующих признаков и болезней. Чтобы понять, может ли остеохондроз отдавать в живот, в кишечник и другие взаимосвязанные органы, нужно разобраться в основных причинах болевого синдрома и дифференцировать заболевание позвоночника от патологий внутренних органов.
Полный список патологических состояний, при которых может наблюдаться боль в животе, достаточно обширен. Необходимо рассмотреть заболевания, которые необходимо исключить пациенту, обеспокоенному, может ли остеохондроз отдавать в живот. Все перечисленные ниже в статье заболевания характеризуются возникновением ноющей боли как в области желудка, так и внизу живота. Похожие боли возникают при грудном и поясничном остеохондрозе. Чтобы получить достоверный ответ на вопрос, какими причинами на самом деле вызван болевой синдром, спровоцировал его появление вертеброгенный фактор (присутствующее поражение позвоночного столба), или причина кроется в наличии висцерального фактора (патологии внутренних органов). Дать точный ответ сможет только врач, который проведет осмотр и назначит полное обследование пациента.
Истинную причину жалоб на болевой синдром у пациента при остеохондрозе можно выявить по характерным для заболевания признакам:
- связывание появления болевых ощущений при резких движениях, наклонах, поворотах, подъеме тяжестей, натуживании, кашле и чихании;
- определение характера боли, как простреливающий, резкий, колющий;
- распространение боли по ходу нерва
- напряжение мышц в области поражения и защемления нервных корешков;
- нарушение двигательной активности вследствие повреждения волокон нерва;
- бледность и синюшность кожных покровов, вызванная иннервацией пораженного корешка;
- снижение чувствительности конечностей и кожных покровов в области локализации поражения, что провоцируется нарушения прохождения нервных импульсов по сенсорным путям.
Перечисленные симптомы почти наверняка могут указывать на наличие у пациента патологии позвоночника. Но довольно часто бывают случаи, когда присутствуют не только эти признаки, но и симптомы прочих заболеваний, которые, накладываясь друг на друга, окончательно смазывают общую картину и затрудняют постановку верного диагноза.
Заболевания ЖКТ и других внутренних органов, расположенных в брюшной полости, часто маскируются под признаки остеохондроза. И наоборот, боли в животе при остеохондрозе могут оказаться причиной серьезных нарушений, не связанных с патологиями позвоночника.
Патологии позвоночника часто провоцируют нарушения иннервации органов ЖКТ, даже изменяя их функции. Поэтому проявления заболеваний органов брюшины, связанные с остеохондрозом – не такое редкое явление. Одно и то же нервное сплетение может отвечать за иннервацию нескольких органов. Например, чревный ствол направляет свои нервные окончания практически ко всем органам брюшной полости.
В результате нарушения в работе соответствующих нервных окончаний и стволов, развиваются и прогрессируют патологии внутренних органов. Заболевания органов брюшины могут переходить в запущенные стадии, у пациента болит низ живота, лежать на животе во время сна становится не комфортно.
Если при остеохондрозе болит живот, чаще всего врачам приходится обследовать пациента на наличие язвы желудка. Обычно это заболевание может иррадиировать в спину, маскируясь под остеохондроз грудного отдела позвоночника.
И наоборот, от остеохондроза боль может отдавать в область верхней части брюшной стенки, что легко спутать с проявлениями язвенной болезни.
Однако, дифференцировать эти заболевания можно, зная отличительные признаки язвенной болезни:
- тошнота, рвота;
- «пустая» отрыжка воздухом, изжога;
- нарушение функций кишечника, что проявляется частыми запорами;
- цикличность боли — обострение весной и осенью;
- уменьшение выраженности болей после приема пищи или средств от спазма и изжоги.
К дифференцированию признаков язвы желудка нужно относиться с особым вниманием, поскольку постановка неверного диагноза на фоне проявлений остеохондроза может привести к развитию опухолей желудка и внутренних кровотечений.
Холецистит (воспаление желчного пузыря) может спровоцировать появление болевого синдрома в области нижней правой части грудного отдела позвоночника. Выделить отличительные признаки холецистита можно следующие:
- постоянное ощущение горечи во рту;
- вздутие живота, часто сопровождаемое запорами или диареей;
- тошнота;
- появление острой боли после употребления жирной и жареной пищи.
Проявления холецистита могут быть совершенно разными и имитировать поражения грудного отдела позвоночника. Только своевременная постановка диагноза поможет отличить реальные проблемы с желчным пузырем от кардиальных, неврогенных и суставных нарушений.
Это основные патологии внутренних органов, которые могут скрываться под видом болей в спине и симптомов остеохондроза.
Может ли при остеохондрозе болеть низ живота, можно ответить однозначно, что подобный симптом вызывают следующие заболевания:
- аднексит (воспаление придатков и труб у женщин), проявляется болезнь резким подъемом температуры, болезненными ощущения во время мочеиспускания, выделениями из половых путей;
- аппендицит – характеризуется ноющей болью внизу живота, начинающейся в области пупка и распространяющейся вверх до самых ребер;
- панкреатит – патология поджелудочной железы, проявляющаяся тошнотой, рвотой, болью в области эпигастрии.
Несвоевременная постановка правильного диагноза может привести к серьезным последствиям для пациента, который страдает от заболевания внутренних органов, а получает лечение от патологии позвоночника.
Подтвердить или опровергнуть диагноз остеохондроза помогут следующие виды обследования:
- рентгенографическое исследование;
- компьютерная томография;
- магнитно-резонансная томография.
Если данные обследования выявят образования остеофитов, признаки деформации позвоночника, грыжи и патологии межпозвонковых дисков, то диагноз остеохондроз подтвердится.
Если есть необходимость в дальнейшем обследовании для дифференцирования заболеваний внутренних органов, могут потребоваться дополнительные методы исследования:
- УЗИ органов брюшной полости и малого таза;
- ректороманоскопия;
- исследование кислотности желудка;
- ФГДС;
- дуоденальное зондирование.
В особо запутанных случаях рекомендуется осмотр и консультация узких специалистов, например, гинеколога, хирурга, гастроэнтеролога, невропатолога.
Остеохондроз позвоночника — коварное заболевание, которое может вызывать изменения в работе внутренних органов и провоцировать возникновение абдоминального болевого синдрома. Бывают случаи, когда один пациент страдал от нескольких заболеваний одновременно, которые совершенно не связаны между собой. Поэтому своевременное выявление патологий внутренних органов и дифференцирование симптомов от болезней позвоночника должно стать главным мероприятием в ходе обследования и лечения.
источник
Остеохондроз чаще всего вызывает спазм и боль в спине, шее и пояснице. Однако дискомфортные ощущения могут возникнуть и в другом участке тела. Часто пациенты жалуются на появление боли в животе в момент заболевания. Сегодня мы расскажем, может ли остеохондроз отдавать в живот и что нужно делать в такой ситуации.

Помните, что остеохондроз поражает нервные окончания позвонков и вызывает такие неприятные симптомы:
- Мигрени;
- Малоподвижность суставов;
- Онемение;
- Вздутие;
- Дискомфорт в груди;
- Сердечный спазм.
Неприятные ощущения свойственны в момент хондроза в грудном отделе. Это не случайно, ведь нервные окончания в брюшной области тесно связаны с данным отделом позвоночника. Врачи отметили, что заболевание приносит дискомфорт в область желудка и печени. Приступ возникает в тот момент, когда спинномозговые корешки сдавливаются.
Специалисты советуют обратить внимание на побочные симптомы, которые возникают вместе с болью в животе при остеохондрозе:
- Изжога;
- Трудности с перевариванием пищи;
- Понос;
- Газообразование;
- Проблемы с кишечником;
- Запоры.
Пациенты часто жалуются, что боль в животе ноющая и режущая. Она часто захватывает всю область желудка.
При остеохондрозе в грудном отделе повреждаются нервные корешки в позвоночнике. Боль начинает появляться при резких движениях. Врачи отметили, что проблемы с восьмым позвонком будут давать прострел в зону 12-перстной кишки. В момент кашля и чихания, при длительном сидении дискомфортные ощущения в животе становятся сильнее. Также врачи не рекомендуют делать повороты корпусом и наклоны, чтобы не вызвать очередной приступ.
Если остеохондроз захватил седьмой и девятый корешки в грудном отделе, тогда могут проявляться симптомы холецистита. Болезненные ощущения будут возникать справа в подреберье.

Без проведения диагностики боли внизу живота можно также спутать с колитом, гастритом и с альгоменореей. Остеохондроз вызывает похожие симптомы этих заболеваний:
- Вздутие;
- Тошноту;
- Тянущиеся боли;
- Спазмы;
- Колющие боли в правой части живота;
- Изжогу;
- Запоры.
Чтобы избавиться от дискомфортных ощущений, нужно определиться с комплексным лечением остеохондроза. Его может назначить опытный специалист после проведения диагностики. Помните, что прострелы пройдут только после того, как вы устраните спазм в мышцах. Также нужно справиться с воспалением и расслабить нервные окончания в позвонках.

В комплексное лечение обязательно должны входить:
- Обезболивающие препараты;
- Лекарства, которые улучшают кровообращение;
- Согревающие крема и гели;
- Физиотерапия;
- Массаж пораженной зоны;
- Специальные ванны для лечения;
- Комплекс рефлексотерапии.
Теперь вы знаете, может ли болеть живот от остеохондроза. Мы рассказали, почему возникают такие дискомфортные ощущения и как их отличать от других заболеваний. Теперь вы знаете, что избавиться от болевых приступов можно только комплексным лечением остеохондроза. Важно вовремя пройти обследование, чтобы врач определил основную причину такого симптома. Тогда можно начинать грамотное и эффективное лечение, которое в кратчайшие сроки избавит вас от неприятных ощущений.
источник
Возникновение боли в животе при остеохондрозе вызвано раздражением нервных окончаний, идущих от спинного мозга к брюшине. Врачи их путают с различными поражениями желудочно-кишечного тракта, назначая больным ненужное лечение. Для выявления хондроза используют рентгенографическое исследование, которое проводят по всей длине позвоночного столба, ведь боли могут отдавать в различные части тела, изменяя свою локализацию.
Дискомфортные, болевые ощущения в животе иногда связаны с защемлением нервов, ведь корешки, идущие от спинного мозга, иннервируют органы брюшной полости и таза. Травмировать корешки при хондрозе могут также спазмированные мышцы. Влияние остеохондроза на кишечник огромное, однако связь между ними диагностируется очень редко, так как чаще всего доктора ищут патологию внутренних органов. Болеть живот может при поясничном остеохондрозе, а более высокие зоны страдают в случае, когда хондроз находится в грудном отделе. Пережатие или воспаление нервных стволов связано с дегенеративно-дистрофическими процессами межпозвоночных дисков и костных структур позвонков.
Часто боль отходит от позвоночника в оба бока, вызывая симметричные болевые ощущения.
Можно выделить основные причины остеохондроза:
- малоактивный образ жизни;
- недостаточное поступление витаминов и минералов с питанием;
- чрезмерная или недостаточная физическая нагрузка на позвоночник;
- неправильная осанка;
- травмы в прошлом;
- слабость мышечного корсета спины.
Эти факторы провоцируют раздражение, пережатие и воспаление нервных корешков. Местоположение болей зависит от того, какой отдел и сегмент позвоночника поражен. Неприятные ощущения, которые маскируются под гастрит или ГЭРБ могут быть вызваны поражением грудного отдела позвоночника. С этим также ассоциируются неприятные проявления, поражающие печень. Боль, охватывающая низ живота, возникает при остеохондрозе поясничного отдела. Иногда, она отдает в верхние отделы тела, поэтому определить точную локализацию патологического очага очень сложно. Шейный остеохондроз также может влиять на возникновение болей в грудной полости или животе.
Все же отличить боли в кишечнике при остеохондрозе от другой патологии можно по дополнительным симптомам. К ним относятся диспепсические расстройства, диарея и рвота. При проблемах с печенью меняется цвет кожных покровов, а когда возникает язва, то у человека появляются признаки кровопотери. Гастрит вызывает сильную тошноту и рвоту после приема пищи. Боли внизу живота у женщин часто спровоцированы воспалительными заболеваниями мочеполовой системы. Неприятные ощущения по всей брюшной полости вызывает диарея, связанная с отравлением или нарушением пищеварения из-за недостаточности ферментов.
Определить причину возникновения болей в животе, не связанных с позвоночником, можно с помощью таких методов диагностики:
- УЗД органов брюшной полости;
- общий анализ крови и мочи;
- рентгенография брюшины с контрастированием;
- магнитно-резонансная томография.

Для выявления проблем позвоночного столба используют рентгенографию. Однако из-за того, что боль от хондроза может отдавать в различные районы ЖКТ, определить точную локализацию патологического очага сложно, и проводят исследование всех отделов спинного мозга. Чаще при дискомфорте в брюшной полости ищут проблемы в пояснице. Поясничный остеохондроз и кишечник взаимосвязаны, так как нервные корешки, идущие от спинного мозга, регулируют перистальтику и другие компоненты его работы.
В острый период для снятия болевых симптомов используют электрофорез пораженной зоны.
Лечение проблемы заключается в устранении причины дискомфортных ощущений. Избавиться от остеохондроза можно, если умеренно заниматься спортом и отказаться от вредных привычек. В период обострения симптомов наносят мазы на пораженный участок спины, относящиеся к нестероидным противовоспалительным препаратам. Они способны временно ослабить симптомы болезни за счет устранения воспаления. Полезны грязевые обертывания и массаж. Если возникает вздутие живота при остеохондрозе, то для симптоматического лечения применяют «Эспумизан», а при нарушении перистальтики — слабительные или антидиарейные препараты.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боли при остеохондрозе объясняются сильным механическим раздражением нервных окончаний, которые проходят от спинного мозга между позвонками, создавая периферическую нервную систему. Разветвленная нервная система обеспечивает терморегуляцию, контролирует двигательную и сенсорную функции, отвечает за координацию движений и мышечный тонус. Малейшее сдавливание рецепторов фрагментами межпозвонковых дисков или костными выростами, развивающимися по причине остеохондроза, вызывает боль.
Механизм развития болевого синдрома таков:
- межпозвоночные диски начинают деформироваться,
- развивается протрузия – диск выпячивается, не разрывая фиброзное кольцо,
- образуются костные разрастания – остеофиты,
- сдавливаются окружающие дегенеративный диск (или участок) сосуды и нервные окончания,
- развивается болевой синдром, характер которого может меняться в зависимости от положения тела, степени тяжести дегенеративного процесса.
Локализация остеохондроза может быть различной, однако в клинической практике заболевание диагностируется согласно следующим видам:
- Более половины всех больных страдают пояснично-крестцовым остеохондрозом.
- Более четверти всех больных страдают шейным остеохондрозом.
- Более 10% больных страдают грудным остеохондрозом.
- Довольно редко встречающийся вид заболевания – распространенный остеохондроз.
Боли при остеохондрозе вызываются поражением:
- Corpus – тела позвонка.
- Discus intervertebralis– межпозвонковых дисков.
- Ligamenta – связочного аппарата.
- Musculus – паравертебральных мышц.

Пациенты с диагностированным остеохондрозом предъявляют типичные жалобы на хронические ноющие боли в области поясницы или шеи, к ним часто присоединяются ощущение онемения и покалывания в пальцах рук или ног (парестезия), чувство ломоты в суставах. Если болезнь длится долго, возможны патологические изменения в двигательных корешках, появляется скованность, снижение сухожильных рефлексов и даже атрофия мышц. Характерные для остеохондроза признаки и болевые симптомы можно описать следующим образом:
- Хроническая боль в спине.
- Ломота и парестезии конечностей.
- Боль меняет уровень интенсивности при поднятии тяжестей, физической нагрузке, резких поворотах и даже при чихании.
- Периодические мышечные спазмы сопровождаются болью.
- Уменьшение объема и активности движений из-за сильных болей.
Боли при остеохондрозе зависят от локализации и распространенности заболевания. Если в дегенеративный процесс включены нервные окончания, развивается корешковый синдром, то есть радикулярные боли, когда остеохондроз осложняется межпозвоночной грыжей, развиваются спинальные боли, которые считаются наиболее острыми, тяжелыми. Чаще всего заболевание сопровождается вегетативным синдромом – кардиалгиями, болями в желудке, в правой абдоминальной части живота. Если обобщить все многочисленные болевые признаки, то их можно систематизировать следующим образом:
- Остеохондроз шейного отдела позвоночника:
- Боль в верхних отделах плеча.
- Боль в руке (или руках).
- Головная боль.
- Синдром позвоночной артерии – головокружение, «мушки», пятна перед глазами, ощущение шума в голове, пульсирующая боль в голове.
- Остеохондроз грудного отдела позвоночного столба:
- Боль в области сердца.
- Боль в правом или левом подреберье.
- Боль посреди грудины, которую больные описывают как «кол в груди».
- Боль в области сердца, иррадиирующая в руку, под лопатку.
- Остеохондроз пояснично-крестцового отдела:
- Боль в пояснице, часто иррадиирующая в ногу (в ноги), в органы малого таза.
- Стреляющая боль в пояснице.
- Радикулярная боль (корешковый синдром).
Типичным проявлением боли при шейном остеохондрозе считается синдром позвоночной артерии, который проявляется такими симптомами:
- Мигрень (шейная мигрень) – боль начинается постепенно, чаще всего в затылочной области, распространяется по одной стороне головы, захватывая глаз, лоб, ухо. Возможны вестибулярные нарушения — человеку кажется, что он слышит шум или звон, голова кружится, нередко тошнота переходит в рвоту. Боль может усиливаться при малейшем движении.
- Глоточная мигрень – симптом, который характеризуется головной болью и затруднениями при глотании.
- Головная боль, сопровождающаяся обмороком при резких движениях или поворотах.
- Скачки артериального давления, которые часто диагностируются как синдром вегето-сосудистой дистонии по гипертоническому типу. Синдром часто сопровождается сильными приступами страха, паники.
Синдром сдавливания спинномозговых нервных окончаний – корешковый синдром:
- Сильная боль в шейных позвонках, поначалу ноющего, тянущего характера, затем она усиливается и вызывает головную боль.
- Боль в затылке и онемение верхнего шейного отдела (ущемление корешков в зоне первого и второго позвонка).
- Болевые ощущения, чувство онемения в области уха – сдавливание нервного корешка в зоне третьего позвонка.
- Чувство увеличенного, словно «чужого» языка, затруднения с приемом пищи – ущемление третьего шейного корешка.
- Боль в правой или левой ключице, синдром «кома в горле», кардиалгия – ущемление четвертого нервного корешка.
- Затруднения с движением руки – трудно поднять или отвести руку в сторону – повреждение пятого позвонка.
- Сильная боль в шее, отдающая в лопатку, руку и большой палец – ущемление шестого позвонка.
- Боль в шее, иррадиирующая в руку и указательный, реже средний палец – дегенерация седьмого шейного позвонка и ущемление нервных корешков.
- Боль, которая начинается в шее и отдает в мизинец руки – сдавливание восьмого нервного корешка.
Боли при шейном остеохондрозе могут развиваться постепенно, нарастая и распространяясь по всему телу. Нередко болевые ощущения наблюдаются и в правой, и в левой руке в сочетании с онемением всех пальцев кисти.
Причина головной боли при остеохондрозе объясняется тем, что организм старается купировать дегенеративный процесс с помощью мышечного спазма, как правило, в области шейного отдела. Спазмирование приводит к нарушению местного кровообращения, развивается тканевый отек, нервные пучки сдавливаются, провоцируя болевой симптом.
Как утверждают неврологи, самой распространенной причиной головной боли, вызванной остеохондрозом, является мышечно-фасциальный синдром (синдром нижней косой мышцы) шейного отдела позвоночника. При постоянном мышечном напряжении нижней косой мышцы головы развивается постепенное сдавливание arteria vertebralis – позвоночной артерии и большого затылочного нерва. Кровоснабжение мозга нарушается, поднимается артериальное давление и появляется боль.
Головные боли при остеохондрозе достаточно хорошо изучены и клинически проявляются следующими признаками:
- Боль носит ноющий, а затем ломящий характер.
- Боль быстро распространяется из зоны шеи через подчерепную ямку в затылок.
- Боль носит постоянный характер, что отличает ее от приступов мигрени.
- Боль может сопровождаться вестибулярными нарушениями.
- Боль усиливается при статическом (не физическом) напряжении – сохранение статичной позы.
- Боль может сопровождаться парестезией – ощущением покалывания, «мурашек» в затылочной области.
- Боль может усилиться, перерасти в синдром «шлема».
Синдром позвоночной артерии характерен для ранней стадии развития остеохондроза. Головная боль при шейном остеохондрозе, как правило, диффузная с выраженной локализацией в шейно-затылочной зоне. Болезненные ощущения преследуют человека буквально круглосуточно, усиливаясь в утренние часы. Вестибулярные нарушения, сопровождающие головную боль, провоцируются физической нагрузкой или резкими движениями. Если костно-фиброзные разрастания сдавливают большой участок артерии, боль появляется даже при простых поворотах головы. Пошатывания (атаксия), возможное снижение зрения или слуха, тошнота возникают, когда головная боль приобретает распирающий характер. Подобная симптоматика свойственна гипертензии, и действительно, при измерении артериального давления, его показатели далеки от нормы. Однако, венозный застой не поддается стандартному этиотропному лечению гипертонии, хотя по всем признакам развивается кризовое состояние. Хроническое изменение сосудистой иннервации из-за разрастания остеофитов приводит к стойкому повышению давления, которое так и диагностируют – эссенциальная гипертензия.
Боль в шее при остеохондрозе чаще всего связана с позвоночным синдромом, реже со спинальными синдромами или вызванной остеохондрозом миелопатией.
Дегенеративные изменения межпозвоночных дисков в шейном отделе провоцируют следующие виды синдромов:
- Цервикалгия – локализованная боль в шее.
- Рефлекторная боль в шее, отдающая в руку – цервикобрахиалгия.
- Отраженная боль в шее и голове – цервикокраниалгия.
- Радикулопатия (корешковый синдром).
- Шейная миелопатия.
Боль в шее при остеохондрозе, называемая цервикалгией, отличается приступообразным характером. Постепенно организм адаптируется к болевым атакам, боль становится хронической и не столь интенсивной. Острая цервикалгия чувствуется как прострелы, пациенты описывают ее как удар током. Боль чаще всего чувствуется в глубине шейных мышц. Болевой симптом наиболее интенсивен по утрам, локализуется с одной стороны и всегда сочетается с скованностью, тугоподвижностью шеи. Также боль в шее при остеохондрозе усиливается при напряжении, кашле. Человек буквально не способен повернуть голову в сторону. Приступ острой цервикалгии может длиться несколько недель, хроническая боль в шейном отделе длится годами.
Орбитальные боли при остеохондрозе связаны с синдромом позвоночной артерии, который также классифицируют как задний шейный симпатический синдром или шейная мигрень. Боль в глазах при остеохондрозе всегда развивается на фоне головной боли. Болезненные ощущения «стартуют» в шейно-затылочном отделе и носят чаще всего тупой, ноющий характер. Затем боль трансформируется в пульсирующую, стягивающую и начинает иррадиировать в одну половину головы. Неврологи заметили типичный признак такой боли и назвали его « снимание шлема» — так описывают и показывают зону боли пациенты, когда проводят рукой от начала затылка до лба. Боль действительно распространяется в такой последовательности, затрагивая глазничные области. Боль в глазах при остеохондрозе локализуется позади глазного яблока и носит тупой, тянущий характер в силу стойкого повышения ретинального давления. Ретроорбитальные боли чаще всего бывают односторонними, то есть болит один глаз. Сторона иррадиирующей боли соответствует стороне общего шейно-затылочного синдрома. Если синдром рецидивирует, ретроорбитальная боль может переходить из одного глаза в другой. Боль в глазах при остеохондрозе всегда сопровождается той или иной степенью нарушения зрения вследствие нарушения нормального кровоснабжения глазных яблок и формирования гипоксии глаз.
Боль в горле при остеохондрозе чаще всего объясняется синдромом позвоночной артерии.
Давление на базилярную артерию деформированными дисками приводит к рефлекторным спазмам самой артерии и окружающих ее мышечных тканей. Просвет артерии значительно уменьшается, нарушается кровоснабжение. Типичным симптомом позвоночной артерии является прежде всего головная боль, однако, если патологическая иннервация длится долго, может развиться невралгия языкоглоточного нерва. Боль в горле при остеохондрозе, ощущение постоянного кома в горле в клинической практике называют глоточной мигренью. Также симптом парестезии глотки и языка известен как синдром Барре-Льеу. Глоточно-гортанные проблемы проявляются в виде изменений чувствительности, онемения и боли в небе, языке, глотке. Пациенты жалуются на ощущение постороннего, инородного тела в гортани, часто откашливаются, испытывают трудности с приемом пищи.
Остеохондроз грудного отдела чаще всего провоцируется статичной позой, когда человек сидит за рулем машины, выполняет офисную сидячую работу. Нерациональная, неудобная поза, а также боковое искривление позвоночника (сколиоз), разумеется, не единственные факторы, активизирующие дегенерацию и деформацию межпозвоночных дисков, однако, они создают дополнительную нагрузку на позвоночный столб. Боли при грудном остеохондрозе различны по интенсивности и разделяются в клиническом смысле на две категории:
- Дорсаго – внезапная, острая боль, приступообразная, интенсивная. Такие боли при грудном остеохондрозе ограничивают подвижность спины и могут спровоцировать сильное затруднение дыхания.
- Дорсалгия – длительная, хроническая боль в зоне деформирующихся позвонков. Боль не интенсивная, часто человек способен ее терпеть долгое время, кроме того, дорсалгия не слишком ограничивает движения и мало влияет на общую физическую активность.
Кроме дорсаго и дорсалгии боли при грудном остеохондрозе могут иррадиировать в область сердца. Это связано с тем, что в зоне грудины позвоночный канал очень узок и уязвим для сдавливания при протрузиях или грыжах. Одним из самых опасных проявлений ущемления нервных пучков в этом отделе является компрессия спинного мозга, так как она провоцирует серьезные кардиологические состояния, вызывает патологические изменения в печени, поджелудочной железе. Болевые ощущения в области груди, вызванные остеохондрозом, часто схожи с симптомами других патологий – стенокардии, аппендицита, почечной колики и даже инфаркта.
Следует отметить, что исследования ученых в последние годы показали, что шейный остеохондроз оказывается не такой уж редкой причиной болей в области сердца (примерно около 10 — 28% всех случаев болей в сердечной области в той или иной степени связаны с остеохондрозом).
Появление таких симптомов остеохондроза всегда вызывает тревогу больных, и они ставят себе различные «грозные» диагнозы: «порок сердца», «стенокардия» и даже «инфаркт миокарда». Диагностировав у себя одно из этих заболеваний, больные нередко приступают к лечебным методам, почерпнутым от знакомых или же из медицинской научно-популярной литературы. А так как лечебные мероприятия направляются не на те механизмы, которые вызвали клинические проявления, то и результат их оказывается безуспешным.
В связи с этим хотелось бы остановить внимание читателя на объяснении особенностей симптомов (клинических проявлений) и механизмов развития болей в области сердца, обусловленных шейным остеохондрозом.
Синдром болей в области сердца при остеохондрозе называется еще «рефлекторная стенокардия», «вегетативная кардиалгия», «дискогенная («шейная») кардиалгия». Существуют и другие названия, но не в них дело, не названия важны для больного, а вот знать, связаны ли боли в области сердца с сердечной патологией или же они имеют в основе своей механизмы, обусловленные болезненными процессами в позвоночника, каждому человеку очень важно.
Если в первом случае больному может угрожает инфаркт миокарда, который, как известно, представляет угрозу для жизни, то во втором случае такая опасность исключена.
Клинические проявления кардиалгии весьма разнообразны. Но главным признаком является появление постоянной боли в области сердца. Боли могут приступообразно усиливаться, но в основном они стойки по характеру — глубинные, давящие или сверлящие, нередко сопровождаются сердцебиением. Особенностью подобных сердечных болей является их нерезкая выраженность. Часто при этом отмечается тяжесть или ощущение тепла в области сердца, чувство тревоги. От приема валидола и даже нитроглицерина такие боли обычно не исчезают.
У таких больных возникает болезненность остистых отростков нижних шейных позвонков. У них отмечается слабость мизинца на левой руке, снижается сила мышц, участвующих в сгибании и разгибании, приведении и отведении основной фаланги мизинца. Боли усиливаются при движении в шейном отделе позвоночника и рук.
На электрокардиограмме отклонений от нормы не определяется.
Кроме такого вида боли может быть и другой. Это бывает тогда, когда болевые импульсы из шейной области распространяются на мышцы передней поверхности грудной клетки, которые иннервируются пятым, шестым и седьмым шейными корешками.
В этом случае боли локализуются не только в области сердца, но и во всем левом верхнем квадранте тела: грудной клетке, шее, руке, а иногда даже и лице. Боли также продолжаются часами, а порой даже днями. При этом, как и при первом виде сердечных болей, не бывает сосудистых расстройств даже на высоте приступа, валидол и нитроглицерин приступа не прекращают и на электрокардиограмме изменений, характерных для нфаркта, не выявляется. В качестве примера развития псевдостенокардии, связанной с остеохондрозом, можно привести следующее клиническое наблюдение.
Грудной отдел позвоночника при остеохондрозе поражается очень редко. Одной из главных причин развития грудного остеохондроза является искривление позвоночника (сколиоз). Как правило, все предпосылки для развития в будущем грудного остеохондроза формируются еще со школьной скамьи. Грудной отел позвоночника является наименее подвижным, поэтому признаки и симптомы грудного остеохондроза очень сильно отличаются от симптомов шейного или поясничного остеохондроза. В большинстве случаев главным отличием грудного остеохондроза является отсутствие острых болей в спине (в отличие от шейного или поясничного остеохондроза), и наличие одних только тупых, ноющих болей в спине.

К основным симптомам и признакам грудного остеохондроза относятся:
- Боль в груди. Как правило, боль в груди при остеохондрозе усиливается при движениях и во время дыхания. В большинстве случаев боль при грудном остеохондрозе носит опоясывающий характер.
- Онемение, чувство ползания мурашек в области груди.
- Боли в области сердца, печени, желудка. Очень часто грудной остеохондроз маскируется под другие болезни (например, стенокардия, инфаркт миокарда, язвенная болезнь, гастрит).
- Нарушение половой функции (импотенция у мужчин).
Движения, ощущений и координация рук контролируется нервными окончаниями – плечевым сплетением, расположенным в зоне шейно-грудного отдела позвоночного столба. Боль в руке при остеохондрозе, точнее в пальцах рук, может указать на возможную локализацию дистрофических изменений межпозвоночных дисков:
- Болевые ощущения, онемение или жжение большого пальца свидетельствует о повреждении шейных позвоночных дисков.
- Болезненные ощущения, покалывания в мизинце указывают на возможные повреждения позвонков, локализующихся в верхнегрудном отделе позвоночного столба или нижней части шейного отдела (7 и 8-й позвонок).
- Онемение или боль в среднем и безымянном пальце может свидетельствовать о деформации 7-го шейного позвонка.
Боль у руке при остеохондрозе может развиваться постепенно – до полугода, начинаясь с незначительных признаков – ноющие ощущения в плече, отек кисти руки, скованность пальцев руки. Чаще всего болит одна рука, в основном ночью, сопровождаясь стойким онемением. Болезненному симптому в руке всегда соответствует определенная точка в области лопаток, там, где есть выход надлопаточного нерва. Боль в плече нарастает, распространяется к шее, возможно вниз – к локтю, затем к кисти. Рука ограничивается в движении, появляются стойкие, порой очень острые, колющие боли.
Если остеохондроз развивается в поясничном отделе, боль практически неизбежна, поскольку в этой зоне находится множество нервных окончаний. Боли при поясничном остеохондрозе характерны классическим корешковым синдромом. Клинически синдром проявляется вертебральной симптоматикой – изменяется статика и динамика (объем) движений, также появляется сильная боль.
Боли при поясничном остеохондрозе разделяют на острую, хроническую или подострую.
Острая боль или прострел называют люмбаго. Эта боль развивается приступообразно в течение нескольких минут, реже часов. Провоцирует острую поясничную боль резкое или неловкое движение. Характер болевых ощущений колющий, распространяющийся глубоко в ткани, часто болевой симптом сопровождается жжением или напротив, онемением в области поясницы, возможно повышенное потоотделение. Люмбалгия может длиться от 3- до 7 дней, как правило, первичный приступ проходит в течение одного-двух дней, последующие могут затянуться на недели. Подострую или хроническую люмбалгию чаще всего провоцирует сильное переохлаждение, сквозняки, статическая нагрузка на поясничный отдел. Подобный симптом развивается постепенно и локализуется с одной стороны поясницы. Боль может усиливаться при наклонах, поворотах, длится хроническая люмбалгия порой месяцами, сопровождаясь иррадиирующими болями в ягодицу, крестец или ногу.
Боли в пояснице при остеохондрозе принято разделять согласно вертеброгенной классификации:
- Рефлекторные боли:
- Люмбаго – прострелы, острая боль в пояснице, которая провоцируется подъемом тяжестей, резкими движениями, чрезмерной физической активностью, реже кашлем или даже чиханием.
- Люмбалгия – хроническая, средней интенсивности боль. Развивается постепенно после однообразной физической нагрузки, статической позы, чаще всего при постоянной сидячей работе.
- Люмбоишиалгия – диффузная поясничная боль, иррадиирующая в чаще всего в одну ногу. Этот вид поясничного остеохондроза всегда сочетается с нейротрофическими изменениями в мышечных тканях, вегетативно-сосудистыми проявлениями.
- Корешковые синдромы – дискогенный (вертеброгенный) радикулит пояснично-крестцовой области, чаще всего вызванный деформацией пятого или первого корешка.
- Корешково-сосудистые синдромы — радикулоишемия, когда кроме нервных корешков иннервируются корешковые вены и артерии.

Боль в ноге при остеохондрозе чаще всего возникает по причине функциональной блокады крестцово-подвздошных суставов, реже поясничной зоны позвоночного столба. Клиническая картина, характерная для повреждения пояснично-крестцового отдела, проявляется в болях, локализующихся ближе к срединной линии, поврежденный верхнепоясничный отдел проявляется болью в брюшине. Блокада крестцово-подвздошного сустава характерна иррадиирующими болями в ногу — по всей задней поверхности, начиная от бедра, заканчивая коленом.
Также боль в ноге при остеохондрозе может быть связана с синдромом грушевидной мышцы, который провоцируется сдавливанием седалищного нерва там, где он выходит из малого таза. Корешковый синдром проявляется тупыми, ноющими болями по всей поверхности ноги, отдающими в стопу. Часто корешковые боли вызывают ощущение онемения либо острое жжение в стопе.
Если остеохондроз развивается в течение многих лет, возможно поражение коленных или тазобедренных суставов, что приводит к болям другого характера, характерных для артритов и артрозов.
Боли в животе при остеохондрозе фиксируются у 10-15% больных этим заболеванием.
- Боль локализована, не диффузная.
- Боль локализуется в зоне иннервации деформированного сегмента спинного мозга.
- Боль чаще всего не распространяется вглубь, ощущается на уровне мышечной ткани.
- Боль появляется и усиливается при поворотах, движении туловища.
- Боль появляется при кашле, дефекации из-за изменения внутрибрюшного давления.
- Боль чаще всего односторонняя и связана с болью в поясничном отделе или спине.
- Боль, как правило, постоянная, ноющая, тупая, усиливается при провокации движениями.
- Боль в животе при остеохондрозе сопровождается ограничением движения в спине, скованностью.
Боль в абдоминальной области, вызванная остеохондрозом, объясняется вегетативными механизмами и висцемоторной реакцией, спровоцированными нейродистрофическими патологическими изменениями в мышечной ткани живота.
Практически все органы брюшной полости связаны нервным обеспечением с сегментами грудной зоны позвоночного столба. Именно по этой причине деформация межпозвоночных дисков в области грудины (грудной остеохондроз) часто является причиной болезненных ощущений в органах пищеварения. Боль в желудке при остеохондрозе нередко квалифицируют как гастродуоденит. Дело в том, что ущемленная вегетативная часть спинномозгового корешка провоцирует постепенные изменения во внутренних органах: там, где произошло ущемление, развивается раздражение или спазм, часто паралич нерва и дискомфорт в виде тянущих болей и даже изжоги. Со временем симптоматика нарастает, нарушается процесс пищеварения, и человек обращается к гастроэнтерологу. Действительно, на некоторое время симптомы исчезают, однако рецидив неизбежен, а боли в желудке при остеохондрозе приобретают постоянный характер. Отличить болезненный сипмтом, связанный с ущемлением среднегрудных корешков, от истинных желудочных патологий просто: боль усиливается при резких поворотах, активных движениях, особенно при таких, когда в них участвуют грудной отдел позвоночного столба.
Чаще всего боли внизу живота при остеохондрозе связаны с деформацией межпозвонковых дисков в поясничном, реже в грудном отделе. Грудной остеохондроз характерен периодически проявляющимися болями справа в нижней абдоминальной области. Симптомы схожи с признаками воспаления аппендикса, кроме того, что отсутствует повышенная температура и симптом Щеткина-Блюмберга при пальпации. Также боли внизу живота при остеохондрозе могут напоминать клиническую картину гастрита, колита, у женщин – альгоменореи. Присутствуют буквально все гастроэнтерологические признаки – изжога, тошнота, тяжесть в правом подреберье иди колющие боли внизу справа, спазмы, вздутие живота, боль « под ложечкой». Могут быть запоры, сопровождающиеся тянущими болями внизу живота. Такой болевой синдром объясняется вовлечением в патологически нарушенный процесс иннервации грудных и поясничных ганглиев — скопления дендритов и аксонов нервных клеток. Отличить остеохондрозные боли от симптомов заболевания пищеварительной системы самостоятельно довольно сложно. Чтобы избежать возможных осложнений, лучше обратиться к врачу.
Острая боль при остеохондрозе чаще всего связана с корешковым синдромом. Компрессия корешков вызывается не только костными разрастаниями, но и грыжами, когда ядро поврежденного диска сдавливает спинномозговые корешки, артерии. Если остеохондроз не диагностирован и не лечится, любая физическая нагрузка провоцирует просачивание в кровь молекул поврежденного ядра через трещины фиброзного кольца. Ответом на этот патологический процесс является выработка иммунной системой антител, в результате зоне деформированного диска развивается воспаление с отеком близлежащей клетчатки. Отек добавляет компрессионное действие на спинномозговой корешок, появляется острая, сильная боль.
Острая боль при остеохондрозе возникает эпизодически и может длиться многие месяцы, постепенно трансформируясь в хронические, менее интенсивные боли.

источник


