Спазм пищевода – это заболевание, которое связано с нарушением двигательной функции гладкой мускулатуры пищевода. Приступы болезни проявляются невозможностью проглотить пищу и болью за грудиной.
По статистике спазмы сфинктеров пищевода чаще возникают у молодых женщин в возрасте 18-35 лет. После 45 количество мужчин и женщин, страдающих от его проявлений одинаково.
Причин, которые могут вызвать спазм множество, от острой пищи и стрессов, до инфекционных заболеваний.
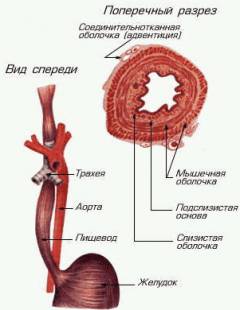
По своему ходу пищевод прилегает к трахее, аорте, бронху, бронхопищеводной мышце, нервным стволам, выходящим из позвоночника, диафрагме.
Ширина просвета пищевода не одинакова. Орган имеет три сужения и два расширения. Сужения находятся там, где глотка переходит в пищевод, возле аорты и диафрагмы.
Также есть два сфинктера, которые представляют собой утолщение мышц в виде кольца. Эти участки особо богаты нервными окончаниями. Они находятся в начале и на конце, где пищевод переходит в желудок. Их функция пропустить пищу сначала в пищевод, а потом в желудок.
В спокойном состоянии внутри пищевода имеются желобки, разделенные возвышениями. Такое строение помогает жидкости стекать в желудок. При глотании твердой пищи складки пищевода разглаживаются и просвет расширяется
Пищевод состоит из трех слоев:
- Слизистая оболочка имеет вид гладкого многослойного эпителия. Его железы выделяют секрет, который облегчает продвижение пищи в желудок. Ниже находится подслизистая основа из клеток соединительной ткани.
- Мышечная оболочка состоит из внутреннего циркулярного и наружного продольного слоя гладких мышц. Внутренний слой отвечает за сужение пищевода, а наружный за его расширение.
- Адвентициальная оболочка представлена рыхлой и эластичной соединительной тканью. Снаружи трубка покрыта брюшиной.
Основная функция мышечной оболочки состоит в совершении продвигающих движений. Благодаря чему проглоченная порция пищи двигается от глотки к желудку. В норме мы не осознаем и не ощущаем эти движения, они происходят автоматически. Но во время спазма пищевода, мышцы сильно сокращаются. Просвет сужается или полностью закрывается. Это вызывает болезненные ощущения.
Непроизвольное сокращение мышц – спазм может быть вызван самыми разнообразными причинами.
- Твердая или горячая пища
- Микротравмы, вызванные мелкими косточками или жесткой пищей
- Крепкие алкогольные напитки, которые обжигают слизистую
- Неправильно подобранные зубные протезы, из-за чего пища недостаточно пережевывается
- Воспаление межреберного нерва, который отвечает за работу пищевода
- Инфекционные заболевания: корь, скарлатина, грипп
- Менингоэнцефалиты – воспаления оболочек головного мозга
- Очаг воспаления в органе возле пищевода
- Инородное тело, застрявшее в пищеводе
- Стрессы
Также причиной спазма пищевода может стать заболевание, которое сопровождается воспалением его слизистой оболочки: эзофагит, язва желудка и двенадцатиперстной кишки, желчекаменная болезнь, грыжа пищевого отверстия диафрагмы, гастроэзофагеальная рефлюксная болезнь при которой происходит заброс содержимого желудка в пищевод.
Спазм пищевода разделяют на:
- Первичный, вызванный нарушением работы нервных окончаний
- Вторичный (рефлекторный), вызванный сопутствующими заболеваниями.
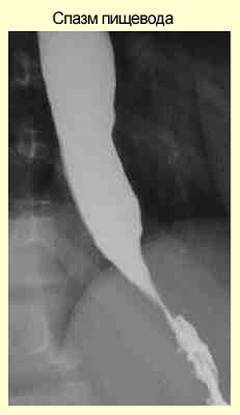
У одних пациентов боль может быть острой и режущей. Другие испытывают ее в виде кола или комка за грудиной. Такие ощущения могут ошибочно быть приняты за боли в сердце. Неприятные ощущения могут длиться от нескольких секунд до 20-30 минут, а в некоторых случаях до часа.
- Боль в грудной клетке за грудиной, между лопаток
- Невозможность глотать твердую или жидкую пищу – дисфагия
- Боль отдает в спину, уши, нижнюю челюсть, руки
- Сжимающая боль в груди , которая возникает при нагрузке
Затруднение глотания может быть связано с приемом не только твердой, но и жидкой пищи. Иногда боль и дисфагия возникают отдельно друг от друга.
Боли могут появиться во время еды, при выполнении активных физических действий, в состоянии покоя, при проглатывании слюны или даже во сне.
Спазм пищевода может быть острый или хронический. Хроническая форма развивается в том случае, если по какой-то причине нарушено жевание и у людей с повышенной тревожностью. При этом возникает неприятное ощущение сдавленности в верхней части пищевода и необходимость запивать даже жидкие блюда.
Разделяют два вида спазма пищевода
- Диффузный спазм пищевода. Он возникает в том случае, когда нескоординирована робота гладких мышц на всем протяжении пищевода.
- Сегментарный спазм пищевода. Сильное сокращение мускулатуры произошло на определенном участке. При этом пища не может пройти дальше.
Для эффективного лечения спазма пищевода необходимо установить причину, которая его вызывает, и устранить ее. Для этого требуется провести тщательное обследование у гастроэнтеролога, сделать фиброскопию и рентгеновский снимок пищевода с контрастными веществами.
Для снятия симптомов спазма можно использовать такие препараты: Папаверина гидрохлорид или Но-шпа, Церукал, Атропина сульфат. Их необходимо принимать за полчаса до еды.
Также помогает избежать проявлений болезни прием успокаивающих средств (экстракт валерианы, Ново-Пассит) и антидепрессантов (Тразодон), которые снимают тревожность и чувство страха. Хороший эффект дает и лечение гипнозом.
Довольно быстрое действие оказывает прием нитроглицерина под язык.
Способствуют ослаблению симптомов и уменьшению сокращений мышц антагонисты кальция: Нифедипин, Дилтиазем.
При сильных болях перед едой назначают местноанестезирующие препараты Новокаин, Анестезин.
Также рекомендуют принимать обволакивающие средства, которые защищают слизистую оболочку от раздражений и травматизации: Симетикон, Алмагель.
Антацидные средства применяют в том случае, когда соляная кислота забрасывается из желудка и обжигает слизистую пищевода. Эти препараты (Гидрат окиси алюминия, Трисиликат магния) помогают нейтрализовать ее действие.
В качестве скорой помощи используют атропин. Его вводят внутримышечно или внутривенно. Если боль исчезла только через час после укола, а через два снова появилась, то это свидетельствует о том, что непроходимость пищевода носит функциональный характер. 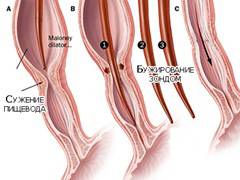
Для нормализации работы нервной системы назначают курс физиотерапевтических процедур — электрофорез новокаина, кальция хлорида или магния сульфата на область шейных симпатических нервных узлов, а также гальванический воротник по Щербаку.
В некоторых случаях, когда острый спазм пищевода не удается снять с помощью медикаментов, проводят бужирование. Это процедура расширения отверстия пищевода с помощью стального зонда. Она проходит под контролем рентгенологического оборудования. Для полного выздоровления может потребоваться 2-3 сеанса. Параллельно проводится противовоспалительная терапия. Такие меры позволяют избежать перехода острого процесса в хронический.
Для того чтобы избавиться от спазмов рекомендуют регулярно пить такой отвар:
- одна столовая ложка поджаренного льняного семени
- одна чайная ложка плодов аниса
- одна столовая ложка пчелиного меда
- 600 мл воды
Довести до кипения, остудить до 40 градусов. Пить отвар теплым в течение дня.
Другой действенный рецепт. 5 столовых ложек подорожника и 1 л воды кипятить на маленьком огне полчаса. Добавить 300 г меда, 1 чайную ложку семян сельдерея и кипятить еще 10 минут. Полученный сироп пить на голодный желудок по столовой ложке.
Хорошее спазмолитическое действие оказывает настойка красавки. В небольшом количестве воды развести 10 капель настойки. Пить 3 раза в день до еды.
Мощный успокаивающий эффект дают хвойные ванны. Температура воды должна быть комфортной. Принимайте ванну 10-15 минут, 10 дней подряд.
Надолго избавиться от спазмов пищевода поможет курортотерапия. Морской воздух и купания в соленой воде – мощное средство борьбы с этой болезнью. Прогулки по пляжу должны продолжаться не менее 3 часов, 14 дней подряд.
Важную роль в предупреждении приступов играет правильное питание. Пища должна быть диетической и не раздражать слизистую пищевода и желудка. Основу рациона составляют вареные, тушеные и приготовленные на пару блюда, желательно полужидкие. Рекомендуется, есть 4-5 раз в день небольшими порциями. Необходимо принимать пищу не спеша, чтобы не заглатывать воздух и тщательно пережевывать еду.
Исключаются алкогольные и газированные напитки, жирные, острые и жареные блюда, кислые продукты и грубая клетчатка (яблоки, капуста, редис). Избегайте слишком холодных и горячих блюд и напитков.
Также людям, страдающим спазмом пищевода, необходимо придерживаться режима дня. Необходимо питаться в одно и то же время. Также очень важна нормальная физическая активность. Сидячий образ жизни и недостаток физических нагрузок способны ухудшить ситуацию. Умеренные занятия спортом и общий массаж – прекрасное средство для борьбы с этой болезнью.
Лечением спазма пищевода занимается врач-гастроэнтеролог. Он проводит обследование, ставит диагноз, назначает схему приема лекарств. Если возникновение спазма вызвано другими хроническими болезнями, то основное внимание будет направлено на их устранение.

Мощным профилактическим средством является курортотерапия. Иногда для полного выздоровления требуется 2-3 курса лечения. Для таких больных рекомендован отдых на морском побережье или лечение гидрокарбонатно-натриевыми минеральными водами (Боржоми, Поляна-квасова). Такие источники есть в Приморском крае, в Грузии, на Украине и на Кавказе.

За иннервацию пищевода отвечает Х пара черепных нервов, которая вызывает его сужение и симпатический нерв, который вызывает расслабление мускулатуры. Обычно они работают слажено и сбоя не возникает. Но при сильных эмоциональных нагрузках этот баланс нарушается, и преобладают процессы сужения. В результате этого возникает спазм пищевода.
Спазм иногда вызван самовнушением. В этом случае говорят о психосоматическом заболевании, когда психическое состояние нарушает работу различных органов и вызывает серьезные заболевания.

- Если спазм пищевода возник во время еды, то попробуйте запить пищу негазированным напитком комнатной температуры.
- Сделайте дыхательное упражнение. Мысленно считайте от 1 до 4 и в это время делайте вдох. Задержите дыхание на секунду и сделайте такой же медленный выдох.
- Положите под язык нитроглицерин или примите успокоительное (Персен). Выпейте чай из ромашки, мяты или мелисы.
- Если под рукой не нашлось лекарства, попробуйте пососать мятный леденец, подойдет и жвачка с интенсивным ментоловым вкусом.
- Если вышеперечисленные меры не помогают, то рекомендуется сделать укол атропина.
Спазм пищевода явление довольно неприятное и болезненное. Однако в большинстве случаев не опасное для жизни. Поэтому, если у вас возникли признаки этого заболевания – не паникуйте. Ведь страх и тревожность, это факторы, которые могут вызвать повторный приступ. Доверьте лечение этой болезни врачу и придерживайтесь его рекомендаций.

Все внутренние органы, в том числе пищевод и желудок, получают иннервацию от спинного мозга. Вегетативные нервы регулируют работу органов, их секрецию, сокращения. Симптомы со стороны пищевода и желудка, вызванные остеохондрозом, зачастую сложно отличить от симптомов других заболеваний. Установить правильный диагноз и назначить лечение может только врач после осмотра и обследования.

Спазмы пищевода чаще возникают у людей, имеющих некоторые факторы риска:
- Возраст от 60 до 80 лет.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Повышенное кровяное давление.
- Склонность к депрессии, повышенной тревожности.
- Частое употребление очень горячих или холодных напитков, алкоголя.
источник
Основная работа пищевода — проведение пищи из глотки в желудок. При нормальном функционировании этот трубчатый мышечный орган сокращается для её постепенного перемещения. Действие происходит мягко, безболезненно для организма, который практически не замечает волнообразных движений. Если этот естественный процесс нарушается судорожными сокращениями мышц пищевода, вызывающими боль и панику, главное — найти причину спазма и устранить её.
Спазм — это неконтролируемое, резкое и болезненное сжатие трубки пищевода в разных отделах, при котором происходит остановка движения пищевого комка.
Судорожные сокращения мышц пищеводной трубки при спазме
Основные симптомы, на которые жалуется больной:
- дисфагия (расстройство процесса глотания);
- приступы острой боли за грудиной, в глотке, в области между лопатками;
- тяжесть и ощущение «комка», застрявшего в горле;
- сдавливание в груди или в верхней части желудка.
Симптомы возникают кратковременно не только при проглатывании, но и во время прогулок, работы, при отдыхе.
В большинстве случаев заболевание в первичной форме (в виде эпизодов) проявляется при:
- сильном переутомлении;
- пищевом или лекарственном отравлении, общей интоксикации организма различного происхождения;
- инфекционных заболеваниях типа острого бронхита, гриппа, кори, скарлатины;
- перевозбуждении, стрессовых ситуациях; сильном страхе;
- дефиците сна;
- высокой температуре, судорогах;
- попадании инородного тела в пищевод (мелкие предметы, куриная, рыбья кость);
- микротравмах стенок пищевода из-за принятия слишком твёрдой пищи;
- принятии очень холодной, острой, сухой или горячей еды;
- неправильно выбранных зубных протезов.
Трудности при глотании жидкости при спазме пищевода
Хроническое течение заболевания связывают с нарушением рефлекторного механизма глотания, возникающего по причине:
- воспаления блуждающего нерва;
- поражения нервных узлов, окружающих пищевод;
- интоксикации организма в период инфекционных и аллергических заболеваниях;
- слабого тонуса мышечной трубки пищевода или его паралича, вызванных заболеваниями соединительной ткани и эндокринных органов;
- поражения нервной системы (неврозы, панические атаки, длительные скрыто протекающие стрессовые ситуации);
- воспаления слизистой оболочки или тканей пищеводной трубки (эзофагит, гастроэзофагеальный рефлюкс, язвенные и желчнокаменная болезни, грыжи пищевода);
- менингоэнцефалита — воспаления оболочек головного мозга.
Заболевание может проявиться в нескольких видах, отличающихся по симптомам и проявлениям.
Проявляется в некоординированных продолжительных движениях мышц по всей длине пищеводной трубки. На рентгенограмме наблюдается протяжённый спазм стенки.
- сильно выраженная боль за грудиной или в зоне перехода пищеводной трубки в желудок, которая распространяется вверх к шее с отдачей в плечи и нижнюю челюсть. Приступ боли возникает независимо от акта глотания;
- парадоксальное затруднение в процессе глотания, так называемая дисфагия, проявляется сильнее при проглатывании кашицеобразной еды или напитков и меньше — при попытке проглотить твёрдую еду;
- по окончании приступа возможно срыгивание.
Продолжительность — от десяти минут до нескольких часов.
Периодичность — от нескольких раз во время употребления еды или вне этого процесса до нескольких приступов в месяц.
Развитие диффузного спазма пищевода
При этом типе сокращения происходят на определённых участках с большой интенсивностью. Наблюдается деформация пищеводной трубки в виде «пищевода щелкунчика» или в форме «чёток».
- затруднение при глотании пюреобразной пищи (мягкого творога, жидких каш, сметаны), а также продуктов, насыщенных клетчаткой (фруктов, овощей, хлеба);
- частые проявления дисфагии при употреблении любых жидкостей;
- боли имеют умеренную степень, проявляясь в нижней части грудины; спазм начинается и прекращается постепенно.
Продолжительность от нескольких секунд до трёх-четырёх часов.
Периодичность — от двух-четырёх раз при приеме пищи до нескольких раз в месяц.
Сжимание мышц пищевода при спазме
При этой форме происходит непроизвольное, судорожное сжатие мышц пищевода. Причиной такого состояния считают сильное нервное потрясение, испуг, длительный стресс, депрессию.
- Во время еды, когда задержка пищевого комка при его сжатии мышцами пищевода сопровождается следующими симптомами:
- возникает внезапно, остро;
- пища не попадает в желудок, застревая на время в пищеводе, с большим трудом проталкиваясь в направлении желудка;
- при невозможности попасть в желудок, пищевой комок выводится посредством непроизвольно возникающих рвотных движений;
- рвота при эзофагоспазме невротического характера отличается от обычной желудочной — она возникает практически во время еды, а рвотные массы состоят из непереваренной пищи без соляной кислоты и пепсина.
2. При сильном неврологическом нарушении приступ развивается внезапно вне зависимости от употребления пищи. Симптомы:
- боли напоминают приступы стенокардии, захватывая область груди;
- болевые ощущения варьируются от небольшого давления до резкой болезненности, жжения, сжатия и чувства застревания инородного тела («ком» в горле). Ощущение «кома» возникает при сокращениях начальных участков пищеводной трубки и наблюдается при неврозах и истерии;
- чувство удушья;
- спазм и позывы на рвоту могут проявляться при резких запахах, звуках, испуге.
Боли в этих случаях длятся от нескольких секунд до многих часов с разной степенью интенсивности.
При первичном приступе, который случился во время еды, симптом дисфагии может закрепиться подсознательно и в дальнейшем возникать рефлекторно при попытке что-то проглотить.
Грубая, острая пища усиливает болезненность, заставляя человека отказываться от еды.
Следует помнить, что у пациента могут проявляться одновременно разные типы эзофагоспазма.
- В состоянии спазмирования больной часто способен выпить тёплую жидкость в небольшом объёме (лучше молока или настоя ромашки). Это, как правило, помогает пище продвинуться дальше, и боль стихает.
- При необходимости срочного оказания помощи, чтобы быстро снять спазм, внутривенно или внутримышечно делают инъекцию атропина.
- Быстрый результат даёт нитроглицерин, рассасываемый под языком. Но при этом необходимо отслеживать показатели артериального давления, поскольку нитроглицерин резко понижает его.
- Уменьшить спазм мышц пищевода при глотании помогут лекарственные препараты, например, дилтиазем и нифедипин. Однако перед их применением необходимо проконсультироваться с врачом, чтобы исключить возможные противопоказания.
Нужно обязательно дифференцировать (отличить) состояние спазмирование мышц пищевода от приступа стенокардии. Боли за грудиной – недостоверный признак. При таком симптоме подозрение на заболевание сердца увеличивается, если пациент старше 50 лет, а болезненность стихает после рассасывания нитроглицерина. Дело в том, что нитроглицерин хорошо помогает и в том, и в другом случае, снимая и приступ эзофагоспазма, и боль при стенокардии. Чтобы исключить диагноз стенокардии проводят обследование сердца на основе электрокардиографии.
При спазме пищевода боли проявляются главным образом в ходе проглатывания воды или пищи, и этот симптом важен для постановки диагноза в случае, если остальные методы исследования недоступны или малоинформативны.
Специальные исследования проводятся с целью выяснить, не являются ли признаки спазмирования следствием рака желудка, ахалазии, гастроэзофагеальной рефлюксной болезни, неврологических проблем, при которой мышцы пищевода и его сфинктера функционируют с нарушениями.
Спазм пищеводной трубки виден на рентгенографии с контраснтной взвесью
Для подтверждения диагноза эзофагоспазма пациенты проходят обследование у гастроэнтеролога, делают рентгенологическое исследование, фиброскопию. При диагностировании спазма пищевода рентгеноскопия с применением контрастного вещества выявляет спазмирование на отдельных участках, где происходит задержка бариевой взвеси. Часто наблюдается, что спазмированный или суженный участок приобретает форму воронки.
Чтобы вылечить спазм пищевода, необходимо:
- поставить правильный диагноз;
- обнаружить первопричину (основное заболевание), спровоцировавшую спазм;
- ликвидировать её.
Применяется комплексная терапия, направленная одновременно на устранение всех симптомов, возникших при спазмировании пищевода.
| Препарат | Цели и задачи приема | Как принимать |
| Ранитидин |
(при обязательном отслеживании артериального давления)
* Если боли стихают только через час после введения атропина, а спустя 2 часа возникают повторно, это говорит о функциональной непроходимости.
Любые препараты имеют противопоказания и аллергенные компоненты в составе. Применять в дозах и по схеме, указанной врачом.
Чтобы стабилизировать функции нервной системы, с успехом используют курсы физиотерапии:
- электрофорез новокаина;
- процедуры гальванизации;
- индуктотерапию;
- микроволновую терапию;
- тёплые радоновые, хвойные, углекислые ванны;
- влажные обёртывания продолжительностью до 1 часа, через день.
Если лечение с помощью лекарств и физиотерапии не помогает, рекомендуется хирургическое вмешательство. Его проводят в редких, серьёзных случаях, когда другие способы не дают результата.
Растительные средства назначают для стабилизации нервной системы, нормализации сна, снятия панических состояний, тревожности, страхов. Среди таких народных средств препараты пустырника, пиона уклоняющегося, корневищ валерианы, хмеля. Также применяют травы, обладающие спазмолитическими свойствами: шалфей, мяту перечную, цветки ромашки. В качестве противовоспалительного растительного средства чаще всего применяют корень девясила.
| Название и действие | Как принимать |
| Валериана седативное и лёгкое спазмолитическое средство |
|
| настой корневищ | 20 г на 250 мл / по 100 мл до 3 раз в день |
| таблетки | по 2 штуки 3 раза в день |
| аптечная настойка | 30 капель до 4 раз в день |
| Пустырник при неврологическом эзофагоспазме, который сопровождается бессонницей, учащённым пульсом, неврозом сердца |
|
| настой травы — 15 г на стакан воды | пить по 1/3 стакана до 4 раз в день |
| аптечная настойка (лучше вместе с препаратами валерианы) | 30–50 капель, 3 раза в день |
| Настойка пиона уклоняющегося (марьин корень) сильное успокоительное средство |
до 40 капель / 3 раза в день / курс 1 месяц |
| Настой шишек хмеля успокаивающее, противовоспалительное средство — 20 г на 250 мл |
по 50 мл до 4 раз в день |
| Мята сильное успокаивающее, снимающее спазм средство |
|
| Настой листьев мяты — брать 2 чайных ложки на стакан | по столовой ложке каждые 3 часа за полчаса до еды |
| Мятные таблетки | 1–2 таблетки под язык/ до 4 раз в день |
| Настой ромашки в сочетании с мятой, валерианой и шалфее при диффузном спазме пищевода в равных пропорциях по 10 г на 2 стакана воды |
по 1/3 стакана до 4 раз в день |
| Корень девясила против воспаления и от сердечной слабости при неврологическом спазме — настой 20 г на 250 мл |
по 50 мл 4 раза в день |
После курсов лекарственных трав рекомендуется пить облепиховое масло по 10 капель (в случае, если нет аллергических проявлений на облепиху).
Нетрадиционный метод лечения спазма — профессиональное иглоукалывание. Проводятся 3 курса по 10 сеансов. Имеются противопоказания. Аккупунктура может помочь не только при спазме, но и при параличе пищевода.
Лечение спазма пищевода методом электроакупунктуры
Результативный способ снятия спазмов — самостоятельный массаж трёх активных точек. Они находятся на срединной линии груди, одна — ниже ямки на шее, вторая — между грудью, третья — посредине между двумя первыми. Массируют их косточками пальцев по часовой стрелке в течение 5 мин. Болезненность в этих точках может стать очень сильной, почти нестерпимой. Считается, что спастические боли «оттягиваются» в эти места и постепенно стихают. Массаж делают до исчезновения спазмов в пищеводе. Обычно облегчение приходит через 10–20 мин.
Назначается щадящая диета.
Основные принципы питания:
- частое, дробное, небольшими порциями;
- употребление механически щадящей пищи, не грубой, не слишком жёсткой;
- переход на жидкую и кашицеобразную пищу (идеально – детское питание);
- последний приём пищи за 3 часа до сна;
- отказ от употребления тёмного шоколада и алкоголя, которые расслабляют сфинктер между трубкой пищевода и желудком, вызывая заброс кислоты в пищевод и провоцируя спазм;
- минимум острых, кислотосодержащих блюд (консервы, маринады, соления, цитрусовые);
- отказ от чёрного крепкого кофе;
- не употреблять холодные и слишком горячие блюда, в том числе жидкости (мороженое, холодные напитки, очень горячие первые блюда).
Уменьшить частоту симптомов также помогут:
- сон с приподнятым головным краем на высокой подушке;
- отказ от курения;
- сброс лишнего веса;
- прямая спина при еде (трубка пищевода не искривляется);
- отсутствие перегибов и наклонов вперёд (предотвращает заброс желудочного сока в пищеводную трубку).
Основная схема терапии, нацеленная на избавление больного от спазмов при проглатывании пищи, заключается в том, чтобы вовремя и правильно поставить верный диагноз и разработать программу лечения. Одновременно с этим может возникнуть необходимость провести подробные обследования, чтобы исключить возможность серьезных заболеваний, таких как стенокардия и рак желудка, симптоматика которых имеет сходство с признаками диффузного и неврологического спазма.
источник
Спазм пищевода при грудном и шейном остеохондрозе – патология, характеризующаяся нарушением двигательной функции гладкой мускулатуры органа. Приступы заключаются в невозможности проглотить пищу и болью за грудиной. Чаще развивается у женщин 18-35 лет. В дальнейшем количество мужчин, страдающих болезнью, достигает такого же уровня.
Орган представляет собой эластичную трубку, длиной 25 см. Начинается в нижнем отделе шеи и заканчивается в желудке. Имеет 4 небольших изгиба. Ширина просвета различная, есть три сужения и два расширения. Самые узкие участки располагаются в области прохождения аорты и диафрагмы.
Имеется два сфинктера, которые располагаются на начале и конце органа. Их главная функция — пропуск пищи в пищевод, а затем в желудок. В спокойном состоянии появляются складки, способствующие стеканию жидкости. При употреблении твердой еды мускулатура разглаживается, за счет чего расширяется просвет.
В строение входят три слоя:
- слизистая оболочка;
- мышечная оболочка;
- адвентициальная оболочка.
Основной функцией является продвижение пищи к желудку. В норме человек не замечает этого процесса. Однако при спазме происходит сужение просвета, что приносит боль и дискомфорт.
Имеется первичная и вторичная формы заболевания. При первой происходит нарушение работы нервных окончаний. Вторая же появляется при сопутствующих заболеваниях. Спазм пищевода при остеохондрозе имеет название «вертеброгенный эзофагоспазм». Развивается рефлекторно при ущемлении нервного корешка.
Спинной мозг иннервирует все внутренние органы. Вегетативные нервы контролируют их работу. Симптомы можно спутать с рядом других заболеваний. Истинную причину появления способен установить только специалист.
Происходят неконтролируемые сокращения гладкой мускулатуры, что проявляется следующими признаками:
- боль в грудной клетке, между лопаток, усиливающаяся при физической нагрузке (также может отдавать в челюсть, уши или руки);
- нарушение глотания;
- чувство «кома» в горле;
- ощущение сдавления пищевода.
Патология имеет острую и хроническую форму. Вторая развивается при нарушении жевания у пациента. Это сопровождается чувством тревожности. Нередко человеку требуется запивать не только твердую, но и жидкую пищу.
Постановка диагноза основывается на выявлении истинных причин развития патологии. Наиболее информативные методы:
- Рентгенография.
- Эзофагеальная манометрия.
- Эндоскопическое исследование.
У половины пациентов рентген не выявляет признаки заболевания. На него указывают непроизвольные спазмы, вследствие чего пищевод приобретает форму штопора или четок. При применении контраста происходит задержка вещества на уровне перстневидного хряща.
ЭДГС малоинформативный метод и назначается в качестве дополнительного, для уточнения диагноза.
Эзофагоскопия при спазме верхнего отдела приносит большие трудности. Обычно фиброскоп удается ввести в просвет только после тщательной анестезии. Слизистая оболочка гиперемирована, наблюдаются рубцы.
При сужении нижней части введение затруднено тем, что пищевые массы не могут пройти в желудок в полной мере. Внешний вид не изменен.
После подтверждения диагноза специалистом подбираются методы терапии. Если имеются соответствующие симптомы, но отсутствуют гарантии, что нет сопутствующих заболеваний, то требуется консультация гастроэнтеролога.
Медикаменты способствую устранению симптомов и улучшению общего состояния пациента. Используются следующие средства:
- снижение кислотности желудочного сока: Креон, Фамотодин, Омепразол;
- устранение спазмов, тошноты и рвоты: Дротаверин, Церукал;
- защита слизистой оболочки от раздражений: Альмагель, Гастал;
- антидепрессанты: Сибазон, Паксил;
- транквилизаторы: Реланиум, Транквилар.
Препарат и дозировка подбираются специалистом индивидуально для каждого пациента.
Для улучшения эффекта назначаются физиопроцедуры. При спазме пищевода проводятся следующие:
- электрофорез с обезболивающими препаратами;
- гальванизация;
- индуктотерапия;
- ванны с успокоительными травами.
В некоторых случаях при неэффективности лечения назначается хирургическая операция.
При применении фитотерапии необходимо проконсультироваться с врачом. От традиционного лечения отказываться не стоит. Она должна быть составляющей всей терапии. Используются следующие травы:
При отсутствии аллергической реакции можно использовать облепиховое масло.
Также проводятся хвойные ванны, курс 10 дней. На пользу пойдет отдых на курорте рядом с морем. Дополнительно разрешено задействовать рефлексотерапию, иглоукалывание, йогу и сеансы с психотерапевтом.
Для облегчения состояния в домашних условиях рекомендуется сделать несколько глотков теплого молока. Это протолкнет пищу. Также помогают дыхательные упражнения. Сделать глубокий вдох, задержать дыхание на несколько секунд и выдохнуть.
Можно принять таблетку нитроглицерина. Однако при этом нужно следить за артериальным давлением.
После устранения приступа нужно как можно быстрее обратиться за медицинской помощью, чтобы выявить причину недуга.
Люди, страдающие остеохондрозом, должны выполнять все назначения врача. Также следует придерживаться следующих рекомендаций:
- вести здоровый образ жизни;
- своевременно заниматься лечением сопутствующих заболеваний;
- свести к минимуму стрессовые ситуации;
- спать так, чтобы плечи находились немного выше, чем спина;
- соблюдать диету;
- избегать тяжелых физических нагрузок;
- регулярно проходить профилактические осмотры.
Все это поможет не допустить развития спазма пищевода.
Спазм пищевода при остеохондрозе – серьезная патология, которая требует медицинского вмешательства. При первых признаках следует обратиться к врачу. Самолечение и игнорирование назначений специалиста может привести к ухудшению состояния.
источник
Пищевод связывает рот и желудок, транспортируя пищу и жидкость. Болезненные ощущения в этом органе не просто доставляют дискомфорт, но и нарушают его работоспособность. Причин боли в пищеводе может быть много. Болезненные ощущения – основной признак, но есть и дополнительные симптомы, позволяющие заподозрить конкретную проблему.
Нарушенная функциональность пищевода сопровождается определенными признаками. Их выраженность взаимосвязана с имеющимся заболеванием и его стадией.
Болезненные ощущения проявляются в районе грудины. Создает их непроизвольное сокращение пищевода либо растягивание его стенок. Неприятные ощущения возникают при прохождении пищи через пищевод и могут длиться несколько минут или считанные секунды. Часть боль отдает в спину или другие участки – ухо, челюсть, шея. Вместе с этим признаком обычно появляются и другие симптомы:
- Нарушение глотания. Сначала проблема проявляется только при торопливом поглощении пищи или во время сильного волнения. Создается ощущение, как будто плохо проглотил таблетку. Затруднения обычны при глотании твердой пищи. После еды бывают давящие чувства в районе грудной клетки. Дыхание становится тяжелым, а сердцебиение учащается.
- Отрыжка. Она проявляется по-разному. Возникает сразу после еды либо спустя определенный временной промежуток. Отрыжка нередко провоцируется нагрузками, наклоном или напряжением брюшины. Возможна рвота.
- Изжога.
Важно! Необходимо выяснить, почему болит пищевод. Для этого нужно обратиться к специалисту, который не только проведет общий осмотр, но и даст направление на необходимую лабораторную и инструментальную диагностику. Часто назначается рентгенография пищевода и желудка и эндоскопия или эзофагогастродуоденоскопия (ЭГДС, гастроскопия).
Болезненные ощущения могут возникать в пищеводе по разным причинам. У различных патологий свои особенности, потому и лечение в каждом случае отличается. Комплексная диагностика позволит выяснить, что же стало причиной дискомфорта пациента.
Такая патология может быть травматической либо спонтанной, но последняя разновидность встречается редко (2-3% случаев). Травматическое повреждение может быть вызвано тупой травмой грудной клетки, шеи или живота либо следствием хирургического вмешательства или эндоскопической процедуры. Спонтанный разрыв могут спровоцировать следующие факторы:
- переизбыток употребленного алкоголя;
- переедания;
- рвота;
- напряженные мышцы брюшного пресса;
- диафрагмальное сокращение, сжимание мышечной оболочки желудка.
В пищеводе повышается давление, разрывая его стенки. Боль возникает обычно после травмирующего обстоятельства и проявляется резко. Нередко иррадиация в поясницу или область надплечья. Есть и другие признаки разрыва органа:
- учащенный пульс;
- затруднение и поверхностность дыхания;
- цианоз кожи (посинение);
- холодный пот.
При прогрессировании воспаления, затрагивающего средостение с брюшной полостью, состояние больного ухудшается до критического положения. Это проявляется в тахикардии, одышке, лихорадке, интоксикации и шоке.
Местоположение разрыва пищевода отражается и на других органах. Это приводит к различным заболеваниям – пиотораксу, медиастиниту, перитониту, флегмоне.
Нередкий источник болей в пищеводе – попадание в него инородных тел. Это может быть косточка, монетка, пуговица. Попадают такие предметы в пищевод по разным причинам. Иногда это привычка держать мелкие предметы во рту, например, булавки иголки, гвозди. Часто инородные предметы попадаются в пище, а глотают их из-за невнимательности, поспешности или недостаточного пережевывания. Еще одна причина – детский возраст или проблемы с психикой.
Из-за попадания постороннего предмета болезненные ощущения локализуются за грудиной, возрастая при глотании. Боль бывает давящая. Слюноотделение повышается, расстраивается акт глотания (дисфагия). Со временем общее состояние может ухудшиться. Если инородный предмет задержится в органе, то может воспалиться средостение (медиастинит).
Эта патология означает воспаление слизистой пищевода. Заболевание бывает острое и хроническое. Его причиной чаще служит желудочно-пищевой рефлюкс, когда содержимое желудка попадает в пищевод. Болезнь может вызвать также химический ожог, физическое повреждение или инфекция.
Глотание может быть затруднено или болезненно. У пациента есть ощущение, как будто что-то застряло в горле. Болит рот, начинается изжога, тошнота и рвота.
Эта патология является хронической и рецидивирующей. Она означает заброс в пищевод желудочного либо дуоденального содержимого. Такое явление называют гастроэзофагеальным рефлюксом.
Первое проявление болезни – изжога и срыгивание кислым. Обычно эти симптомы появляются после еды, наклона туловища вперед и ночью. Боль находится на втором месте по встречаемости. Болезненные ощущения могут передаться в область между лопатками, шею, левую часть грудной клетки и нижнюю челюсть.
Не редкость для такой патологии и дополнительные симптомы, являющиеся внепищеводными. Заболевание проявляется одышкой, кашлем, сухостью в горле, охриплостью, белым налетом на языке. Со стороны желудка о патологии говорит быстрое насыщение. У больного возникает вздутие, его тошнит, начинается рвота.
Переходной областью из грудной полости в брюшной отдел для пищевода служит диафрагма. Когда на ее пищеводном отверстии сказывается смещение некоторых органов в полость грудины, то диагностируют грыжу.
Диафрагмальная грыжа пищевода возникает из-за повышенной эластичности тканей, связок или ножек, необходимых для ограничения пищеводного отверстия. Патология бывает врожденной, но у большинства больных приобретается в течение жизни. Провоцирующий фактор может крыться в ожирении, чрезмерном физической труде, постоянном кашле, частой рвоте и других факторах, повышающих внутрибрюшное давление.
Начало заболевание характеризуется периодическим смещением органов, но потом оно учащается либо становится постоянным. Помимо боли за грудиной пациент страдает от изжоги, усиливающейся во время физических нагрузок и в горизонтальном положении. После приема пищи начинается одышка, учащается сердцебиение. Симптоматика зависит от того, какие именно органы затронуты патологией.
Новообразования этого органа могут носить доброкачественный или злокачественный характер. Во втором случае диагностируют рак.
Наличие опухоли сопровождает умеренно-интенсивная тупая боль. Обычно она усиливается во время еды. Проявляются и другие симптомы:
- Нарушается акт глотания. По мере роста опухоли пациенту трудно глотать твердую пищу, затем плохо проходит даже жидкость. При новообразованиях доброкачественного характера прогресс дисфагии замедлен.
- Ощущение постороннего предмета в пищеводе.
- Аритмия и учащение сердцебиения. Такие проявления свойственны опухолям, локализованным в грудной части органа.
- Одышка, кашель.
- Синеватый оттенок кожи (цианоз).
- Изжога.
- Повышенное слюноотделение.
- Отрыжка. Пациент может срыгивать как воздух, так и съеденную пищу.
- Быстрое утомление, слабость.
- Головокружения.
- Потеря в весе. Причиной обычно является дисфагия.
Основной способ лечения – хирургическое вмешательство. В борьбе с раком актуальна также лучевая и химиотерапия.
Боли в пищеводе могут возникнуть при дивертикулах – мешковидных выпячиваниях его стенок. Чаще поражается грудная часть органа. В группе риска люди после 50 лет, имеющие патологии других органов пищеварительной системы. В основном (90% случаев) дивертикулы бывают одиночными.
Симптоматика зависит от локализации процесса. Боль за грудиной характерна поражению среднего отдела пищевода. Пациент страдает от дисфагии, тошноты, ночного кашля, срыгивает не переваренную пищу.
Патологии в верхнем отделе органа свойственна дисфагия, ощущение постороннего предмета в горле или першение, тошнота, слюнотечение. Нередко меняется голос, начинается сухой кашель.
Если пострадал нижний отдел пищевода, то боль отдается в сердце. Учащается сердцебиение, начинается одышка, бронхоспазмы.
Природой задумано, что пища проходит по пищеводу в желудок, а затем в кишечник. Обратно пища, в том числе и ее остатки, не поступает за счет сфинктера. Он может патологически измениться при выбросе желчи. В результате происходит заброс желчи в пищевод.
Возможных причин патологии несколько. Это может быть грыжа, травма, новообразование, беременность, неправильное питание либо вредные привычки. Спровоцировать нарушения может ожирение, вздутие кишечника, асцит (брюшная водянка).
Пациент испытывает боль во время глотания и прохождения пищи по пищеводу. Часто есть ощущение, как будто что-то застряло в горле, потому возникает подозрение на инородное тело. Патология проявляется и другими симптомами:
Заброс желчи вверх (рефлюкс) способен спровоцировать стенокардию и нарушить функционирование сердца. Начинается рефлюкс после еды и не зависит от стресса или физических нагрузок.
Возможные провокаторы болезненных ощущений – халазия и ахалазия пищевода. Обе патологии означают нарушенную функциональность пищеварительной системы, но отличаются своими проявлениями. Подробнее о причинах, симптомах и лечении этих заболеваний читайте в этой статье.
Халазия означает, что способность сфинктера смыкаться нарушена. Из-за такой патологии пациент страдает от желудочно-пищеводного рефлюкса и эзофагита.
Ахалазия – нервно-мышечное поражение. Патология носит хронический характер и означает нарушение нормального раскрытия кардии во время еды. Алахазия снижает тонус пищеварительных органов, провоцируя рвотный рефлекс и затрудняя проходимость пищи любой твердости и консистенции.
Симптомами обоих заболеваний является сильная изжога, приводящая к рвоте. У пациента возникает тупая боль в районе эпигастрия либо солнечного сплетения.
Болезненные ощущения – одно из основных проявлений. Вызывают их сокращения мышц органа, резко возникающие во сне, после переутомления или стресса. Боль купируется медикаментами либо проходит, когда больной поест или выпьет воды.
Еще один важный признак – дисфагия. При глотании пищи проявляется боль. Она может быть тупой или резкой, локализуется в грудине. Дисфагия часто проявляется после эмоционального всплеска – переживаний, стресса, депрессии либо апатии.
Возможна также регургитация. Мышцы пищевода сокращаются болезненно и отрывисто, потому заброс не переваренного содержимого происходит не только в пищевод, но и рот. Это провоцирует изжогу, срыгивание либо рвоту.
Это заболевание способно вызывать боли в пищеводе. Провокатором такого синдрома является нарушение кровотока в бассейне воротной вены при возросшем кровяном давлении. Впоследствии нарушается нормальная деятельность желудка, развивается варикоз вен в пищеводе и желудке, начинается асцит, спленомегалия (селезенка патологически увеличивается в размерах), желудочно-кишечные кровотечения.
Опасным проявлением заболевания является кровотечение из вен пищевода, прямой кишки и желудка. Это происходит из-за изменений при варикозном расширении.
Боль при портальной гипертензии затрагивает эпигастрий, подвздошную область и правое подреберье. Больной теряет аппетит, слабеет, резко худеет, его тошнит. Желудок по ощущениям переполнен, повышается метеоризм. Стул неустойчив – это может проявляться как запорами, так и диареей. Возможна желтуха, увеличение объемов живота.
Боли в пищеводе могут быть одним из осложнения при гепатите C. Происходит их расширение, начинается извилистость. Из-за истончения стенок вен может возникнуть массовое кровотечение.
Варикозное расширение вен пищевода проявляется не сразу. Иногда заболевание не имеет симптомов годами. К основным проявлениям патологии относятся:
- нарушения проглатывания пищи;
- тяжесть в груди;
- изжога.
Обычно эти симптомы говорят о воспалении пищевода – эзофагите. Оно часто сопутствует варикозу этого органа.
Важно! При патологиях любых органов пищеварения важно не игнорировать консультации врача и назначенные диагностические исследования. Разные элементы пищеварительной системы тесно взаимодействуют, потому некоторые заболевания могут распространяться на другие органы.
Такая патология свойственна людям 20-40 лет. Она означает спазм кардии. Первопричина заболевания неясна, но вызывает его нарушенная функциональность блуждающего нерва. Именно он отвечает за раскрытие сфинктера и перистальтическую активность.
Болезненность в пищеводе при кардиоспазме бывает постоянной либо приступообразной. Возникает она в районе мечевидного отростка (грудина) и способна отдаваться в шейный отдел или сердце.
Патология обычно начинается с дисфагии. Она может развиваться постепенно либо возникнуть внезапно. Большинству пациентов легче глотать теплую и жидкую пищу, хотя некоторым больше подходит твердая еда.
При кардиоспазме проглоченная еда задерживается, не попадая сразу в желудок. В результате пищевод расширяется над кардией. Застойные пищевые массы срыгиваются, потому могут попасть в дыхательные пути. Последствия очень серьезны – воспаление легких, абсцесс. Из-за уменьшения объема поступающей в желудок пищи и жидкости у пациента может начаться сильное истощение.
Рези в пищеводе при такой патологии провоцируются обычно изъязвлением слизистой органа. Один из ярчайших показателей болезни – дисфагия.
Болезненность при глотании появляется из-за язв, может возникать также жжение во время него. Неприятных ощущений нет в промежутке между глотаниями пищи.
Если туберкулез протекает в склеротической форме, то общее состояние пациента ухудшается, дисфагия проявляется ярче. Упадок сил объясняется невозможностью полноценного питания.
Прогрессирующее изъязвление органа резко нарушает глотательный акт, возникают сильные неожиданные боли. Они чаще проявляются ночью и не купируются привычными анальгетиками. Боль может отдаваться в ухо (иногда в оба сразу), за грудиной выражается в ощущениях жжения, усиливающихся при глотании.
Эта патология является еще одним возможным провоцирующим фактором болезненности пищевода. Дискинезия означает нарушенную моторную функциональность пищевода, то есть пища продвигается в желудок по-другому, но при этом поражения органа отсутствуют.
Болезненные ощущения вызывает сопутствующая дисфагия. Пациент, закончив прием пищи, чувствует тяжесть в эпигастрии, возникает гастроэзофагеальный рефлюкс. Содержимое пищевода или желудка способно проникнуть в дыхательную систему, вызывая хронический бронхит либо пневмонию.
При гипермоторной дискинезии боль может отдаваться в лопатку, левую руку или левую часть грудной клетки. При таких симптомах диагностика должна быть дифференцированной , так как они напоминают инфаркт миокарда или ишемию сердца.
При неврозе или истерии возникает спазм в нижнем отделе пищевода. Это частая причина ощущения кома в горле.
Такую патологию называют также диффузным спазмом. Болезнь относится к дискинезии пищевода. Спазмам подвержена гладкая мускулатура органа, но при этом кардиальный сфинктер остается в нормальном тонусе и во время глотания рефлекторно раскрывается.
Спазмы гладкой мускулатуры вызывают боль за грудиной. Она может возникнуть вне приема пищи либо во время него. Неприятные ощущения может вызвать даже сглатывание слюны. Дискомфорт усиливается в стрессовом состоянии.
Дисфагия проявляется после еды любой консистенции, хотя в некоторых случаях ее вызывает только твердая пища. У многих пациентов дисфагия не является постоянным симптомом.
Язве пищевода обычно сопутствует аналогичная патология желудка или кишечника. Одиночное проявление такой болезни диагностируют в десятки раз реже.
Причина чаще кроется в недостаточности кардиального сфинктера в сопровождении гастроэзофагиального рефлюкса. Заболевание может вызвать также опухоль, лучевая терапия или прием некоторых лекарств.
Симптомы при язве обычно довольно яркие. Заболевание сопровождается:
- болью за грудиной;
- дисфагией;
- изжогой;
- рвотой;
- потерей веса.
Болезненные ощущения возникают после еды и обычно локализуются в районе мечевидного отростка либо эпигастрия (реже). Моторика пищевода угнетается, возникает отек, вызывая нарушения глотания.
Если заболевание продолжительное, то пациент срыгивает только что съеденную пищу. Из-за потери в весе начинается общее истощение. Возможны осложнения в виде перфорации в плевральную или брюшную полость.
Причиной болезненности в пищеводе может быть грудной остеохондроз. Обычно такой симптом вызывает поражение, затронувшее верхнегрудной сегмент. Боль может возникать также в глотке. Пациенту мешает ощущение инородного предмета в глотке или пищеводе.
Боль возникает, когда больно глубокой вдыхает или выдыхает. Пациенту трудно поворачиваться в стороны. Проявляется межреберная боль, дискомфорт при подъеме любой руки.
Болезненные ощущения могут проявлять по-разному. У одних пациентов они незаметны вначале и нарастают постепенно, у других возникает сильная боль сразу и внезапно.
Боль в пищеводе нельзя игнорировать. При любых неприятных симптомах необходимо обратиться к специалисту. Возможна иррадиация болезненных ощущений в другие органы, потому локализация боли не показатель поражения именно этого участка. Уточнить патологию и причину проявившихся симптомов можно только посредством комплексной диагностики.
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
источник



