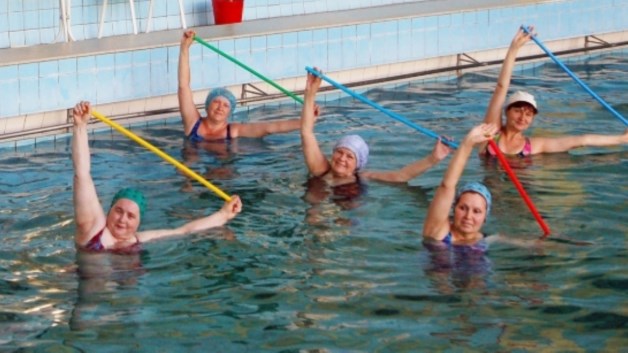Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
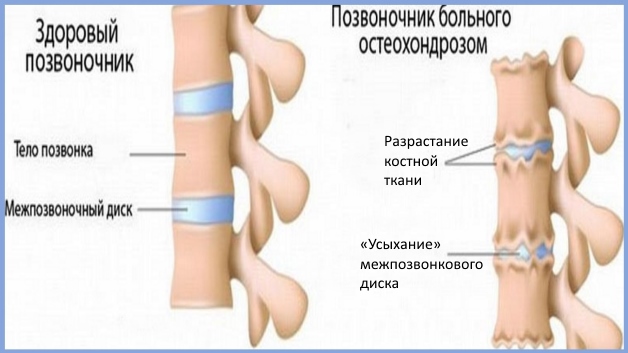
Шея считается одним из самых уязвимых мест в позвоночнике. Это обусловливается анатомическими особенностями строения позвонков шеи. Ведь позвонки шеи имеют повышенную мобильность, они очень легко смещаются из-за повышенных нагрузок или травм. Кроме того, довольно быстро подвергаются дистрофическим и дегенеративным изменениям. А это уже остеохондроз. Обычно обострение заболевания происходит в подвижной части нижней области шеи. А между ключицей и шеей образуется шишка.
На сегодняшний день точные причины появления остеохондроза (код МКБ М42) неведомы. Любой врач назовет вам ряд факторов, среди которых:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- нарушенные метаболические процессы в организме;
- предрасположенность;
- плохое физическое развитие, сколиоз, плоскостопие и обострение других заболеваний в костях и мышцах;
- отравления и инфекции;
- микроповреждения позвоночника в результате ударов, падений, резких движений, повышенных нагрузок, а также монотонных несимметричных движений;
- повышение артериальное давление (АД);
- микроповреждения позвоночника в результате переломов и ушибов;
- нарушение графика питания, лишний вес, малоподвижный образ жизни, которые влекут за собой недостаток жидкости, витаминов, микро- и макроэлементов;
- неудобная поза во время сна или нарушение сна;
- стресс, вредные привычки также могут вызвать обострение.
Также любой врач скажет вам, что существует еще множество различных причин появления остеохондроза код МКБ М42 (например, появляются «молнии» в глазах, образуется шишка на участке шеи или происходит резкое повышение АД). В результате давление меняется и появляется синдром позвоночной артерии, а также дереализация.
Первые симптомы, которые проявляются при возникновении заболевания – это постоянные болевые ощущения во время поворотов или после сна, а также синдром позвоночной артерии, который спровоцировало повышение АД. Происходит «одеревенение» шеи. Мышцы немеют, и болевой синдром длится достаточно долго. Начинают неметь пальцы.
Появляются сильные головные боли в затылочной области (синдром позвоночной артерии) и происходит повышение давления. В результате начинается дереализация — у больного человека наблюдается неустойчивая походка, возникают головокружения и шум в ушах, могут появляться «молнии» в глазах. После переохлаждения или, если была неудобной поза сна, мышцы воспаляются, и пациент теряет возможность поворачивать голову. Кроме того, больные могут жаловаться на то, что во время наклона головы вперед, возникает острый болевой синдром в области лопаток, дереализация и проч.
Если вы почувствовали обострение и похожие симптомы, то срочно обращайтесь к врачу, чтобы ваша жизнь не превратилась в ад.
У каждого, кто страдает от этого заболевания, возникает единственный вопрос: как вылечить остеохондроз шейного отдела (код МКБ М42) и синдром позвоночной артерии?
Лечение бывает двух видов:

Ответить на вопрос больных: можно ли вылечить шейный остеохондроз и синдром позвоночной артерии? Ответ один – да. Но вот длительность и способ напрямую зависят от тяжести заболевания.
Консервативное лечение и реабилитация должны проходить в комплексе, в котором применяется множество различных методов. Современная медицина сводит лечение и восстановление после оперативного вмешательства к двум основным вещам:
- терапии с помощью лекарств (например, Актовегин);
- аппаратному лечению (например, больные используют Остео дэнс — аппарат для лечения шейного остеохондроза, электрофорез);
- ЛФК (например, турник).
Но во время лечения шеи врач может наблюдать недооценку ресурсов организма, например повышение АД. Процедуры проходят как бы «в отсутствии» больного, словно активного участия пациента в излечении происходить не может или не должно. Такой пассивный способ лечения и реабилитация бывает очень долгими, а в отдельных случаях даже электрофорез не помогает. В результате заболевание прогрессирует, артериальное давление не стабилизируется и синдром позвоночной артерии никуда не девается. А пациента продолжают мучить дереализация и «молнии» в глазах.
Поэтому при консервативном лечении и реабилитации шеи и после операции врач должен включать в них методики, такие как:
- ЛФК (и правильная поза сна).
- Пилатес при шейном остеохондрозе.
- Турник.
- Электрофорез.
- Аквааэробика.
- Разгрузочное лечение на основе вытяжения позвоночника.
- Магнитная, электрическая и вибростимуляция.
- Ультразвуковая, лазерная и мобилизационно-вакуумная терапия.
- Лечебная диета.
- Психотерапия.
- Медикаментозная терапия (Актовегин, анальгетики, спазмолитики, противовоспалительные препараты и проч.).
Лучшая профилактика заболевания — это правильное питание и занятия физкультурой (аквааэробика и турник)
Кроме того, не будет лишним массаж мышц спины, поясницы и конечностей. Также следует делать упражнения с маховыми движениями рук и ног, вращением головы и разминанием шеи, прыжки на месте, подтягивание на турнике. И тогда синдром позвоночной артерии и дереализация вам не грозит.
О вреде терапии дома и использования народных средств существует множество легенд. При этом лечить заболевание (код МКБ М42) и синдром позвоночной артерии в домашних условиях даже рекомендует врач, потому что именно от поведения больного и использования им всевозможных способов лечения (например, турник) в домашних условиях зависит длительность излечения.
Турник при самолечении — отличный тренажер. Если вы собираетесь включать турник в комплекс упражнений, то будьте очень осторожны. Ведь любое резкое движение может причинить вред, и тогда турник будет не помощником, а «вредителем». Не стоит злоупотреблять лечением в домашних условиях, если не знаешь, что следует делать.
Не занимайтесь лечением в домашних условиях, а идите к врачу!
Тем не менее, не торопитесь приступать к лечению дома: полезные рекомендации по самолечению даст именно квалифицированный врач. Он не только пропишет препараты, но и расскажет, что сделать, чтобы не возникло обострение. Он объяснит, как нужно себя вести, чтобы не возникала дереализация и не появлялись «молнии» в глазах. Также покажет комплекс упражнений, благодаря которым исчезнет шишка между шеей и ключицей.
Не стоит забывать, что в домашних условиях невозможно сделать электрофорез, который так необходим при этом заболевании.
Главная ошибка терапии считается недостаточный взгляд в глубину: избавление от симптомов дома (например, перестали появляться «молнии» в глазах и пропала дереализация) не значит, что произошло избавление от недуга. А это только создает временную видимость комфорта с дальнейшим приступом недомогания, а также обострение боли. Обострение этой болезни может навредить пациенту.
Поэтому применение обезболивающих лекарств в процессе лечения заболевания в домашних условиях – только маленькая часть того, что вы в состоянии сделать. Лучше всего не заниматься самолечением, обратиться к специалисту и посещать прописанные процедуры.
Обычно медики дают советы, полное соблюдение которых является гарантией качественного лечения. Среди них есть: диета, лечебная физкультура, употребление медикаментов, перемена образа жизни, режима сна и отдыха, выбора постельных принадлежностей.
В лечении остеохондроза (код МКБ М42) обязателен системный подход, посему предписания, которые дал вам врач, следует придерживаться не частично, а полностью.
2016-04-06
Если посмотреть на силуэт человека сбоку, можно заметить, что его позвоночник не прямой, а образует несколько изгибов. Если кривизна дуги обращена назад – это явление называется кифозом. Изгиб позвоночника выпуклостью вперед – лордоз.
- Что такое лордоз
- Причины
- Виды заболевания
- Симптомы лордоза
- Лордоз сглажен или выпрямлен – что это значит?
- Лордоз у ребёнка
- Лечение лордоза
- Лечение шейного гиперлордоза
- Лечение поясничного гиперлордоза
- Упражнения и гимнастика
Существует шейный и поясничный лордоз. У здорового человека эти изгибы обеспечивают амортизацию позвоночника. При значительном усилении физиологической кривизны позвоночного столба возникает патологический лордоз в шейном или поясничном отделах.
Гиперлордоз может не сопровождаться патологическими симптомами. Однако он опасен своими осложнениями со стороны опорно-двигательного аппарата и внутренних органов.
Лордоз – это искривление позвоночного столба, обращенное выпуклостью вперед. В норме оно появляется в шейном и поясничном отделах в течение первого года жизни, когда ребенок учится сидеть и ходить. Лордоз в области шеи максимально выражен на уровне V — VI шейных, в зоне поясницы – на уровне III – IV поясничных позвонков.
Физиологический лордоз помогает человеку:
- амортизировать толчки при ходьбе;
- поддерживать голову;
- ходить в выпрямленном положении;
- с легкостью наклоняться.
При патологическом лордозе все эти функции нарушаются.
Первичный лордоз может возникнуть при таких заболеваниях:
- опухоль (остеосаркома) или метастазы злокачественного новообразования в позвонок, в результате которых в костной ткани образуются дефекты;
- остеомиелит позвоночника (хроническая гнойная инфекция, сопровождающаяся разрушением позвонков);
- врожденные аномалии развития (спондилолиз);
- спондилолистез (смещение поясничных позвонков относительно друг друга);
- травмы и переломы, в том числе вызванные остеопорозом у пожилых людей;
- туберкулез позвоночника;
- рахит;
- ахондроплазия – врожденное заболевание, характеризующееся нарушением окостенения зон роста;
- остеохондроз; при этом переразгибание позвоночника сочетается с повышенным тонусом мышц и служит признаком тяжелого течения болезни.
Факторы, приводящие к появлению вторичного поясничного лордоза:
- врожденный вывих бедра;
- контрактура (снижение подвижности) тазобедренных суставов после перенесенного остеомиелита или гнойного артрита;
- болезнь Кашина-Бека (нарушение роста костей вследствие дефицита микроэлементов, прежде всего кальция и фосфора);
- детский церебральный паралич;
- полиомиелит;
- кифоз любого происхождения, например, при сирингомиелии, болезни Шейермана-Мау или старческой деформации;
- беременность;
- нарушение осанки при долгом пребывании в положении сидя, поднятии тяжестей;
- синдром подвздошно-поясничной мышцы, осложняющий болезни тазобедренных суставов и самой мышцы (травма, миозит).
Усиление поясничного лордоза возникает при перемещении центра тяжести тела назад. Лордоз у беременных имеет временный характер и исчезает после рождения ребенка.
Патологический лордоз шейного отдела обычно вызван посттравматической деформацией мягких тканей, например, после ожога.
Предрасполагающими факторами к развитию гиперлордоза служат нарушение осанки, избыточный вес с отложением большого количества жира на животе и слишком быстрый рост в детском возрасте. Интересно, что еще много лет назад была доказана связь постоянного ношения обуви на высоком каблуке и частотой гиперлордоза у женщин.
В зависимости от уровня поражения различают шейный и поясничный патологический лордоз. По времени появления он может быть врожденным и приобретенным. Во внутриутробном периоде он возникает редко. Нередко такая патология позвоночника сочетается с другими видами его искривления, например, со сколиотической деформацией.
В зависимости от степени подвижности позвоночника патологический лордоз может быть нефиксированным, частично или полностью фиксированным. При нефиксированной форме больной может выпрямить спину, при частично фиксированной – сознательным усилием изменить угол наклона позвоночника, не достигая полного выпрямления. При фиксированном лордозе изменение оси позвоночного столба невозможно.
Если причиной патологии становится поражение позвоночника, лордоз называют первичным. Он возникает после остеомиелита, при злокачественных опухолях, переломах. Если же он возникает в результате приспособления организма к смещению центра тяжести вследствие других заболеваний – это вторичные изменения. Вторичный гиперлордоз сопровождает патологию тазобедренных суставов. Нередко он сочетается со сколиозом.
У детей и молодых людей гиперлордоз нередко проходит после устранения причины заболевания. Искривление позвоночника у взрослых, напротив, часто имеет фиксированный характер.
Гиперлордоз может быть индивидуальной особенностью фигуры. В этом случае он не связан с другими заболеваниями и не вызывает серьезных симптомов.
При гиперлордозе тела позвонков перемещаются вперед относительно оси позвоночника и веерообразно расходятся. Остистые отростки – костные выросты на задней поверхности позвонков – сближаются. Межпозвонковые диски деформируются. Возникает неправильное натяжение и спазм мышц шеи или спины. Могут ущемляться нервы и сосуды, выходящие из позвоночного канала. Страдают сочленения между отростками позвонков и связки, проходящие вдоль позвоночного столба.
Эти явления создают условия для возникновения основных симптомов патологического лордоза:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- нарушение правильной формы тела;
- изменение осанки;
- боли из-за сдавления корешков спинного мозга;
- затруднения при движениях.
Чем моложе пациент, тем быстрее у него возникает вторичная деформация грудной клетки. При этом нарушается работа сердца и легких, появляется одышка при физической нагрузке. При выраженной патологии страдает пищеварительная система и почки. Так, больного беспокоят проявления рефлюкс-эзофагита (изжога), вздутие живота и запоры вследствие слабости мышц брюшного пресса. Развивается нефроптоз – опущение почки.
При гиперлордозе меняется форма и других отделов позвоночника, что усиливает изменение осанки. Фигура становится «перегибистой», ягодичный отдел значительно выступает назад, грудная клетка и лопатки отклоняются в этом же направлении. Однако такая деформация может быть незаметна у пациентов с ожирением. Внешнее измерение углов позвоночника в этом случае недостаточно информативно. Это может привести к диагностическим ошибкам.
Боль в пораженном отделе (чаще всего в пояснице) усиливается после нагрузки (ходьба, положение стоя) или пребывания в неудобном для пациента положении Больной не может спать на животе. При шейном гиперлордозе боль распространяется на шею, плечи, верхние конечности. Могут определяться признаки сдавления позвоночных артерий – головокружение, разлитая головная боль.
При осмотре обычно определяются признаки кифолордотической деформации спины: прогиб в пояснице, выпирающий грудной отдел позвоночника и лопатки, приподнятые плечи, выступающий живот, переразогнутые в коленях ноги. При шейном гиперлордозе угол между верхней и нижней частью шеи составляет более 45 градусов. Ограничены наклоны головы вперед и в стороны.
Фиксированный лордоз часто является осложнением межпозвонковой грыжи. Первые симптомы болезни при этом появляются у людей среднего возраста. Искривление позвоночника сопровождается спазмами поясничных и ягодичных мышц. При попытке выпрямить спину возникает резкая боль в тазобедренных суставах. Встречается нарушение чувствительности в области поясницы и нижних конечностей, что связано с сопутствующим поражением корешков мозга.
Из-за нарушения нормальной формы позвоночника происходит неправильное распределение нагрузки на кости, связки и мышцы спины. Они постоянно напряжены, вследствие чего развивается их слабость. Возникает «порочный круг», когда мышечный корсет перестает поддерживать позвоночный столб. Если посмотреть на пациента сзади, в некоторых случаях можно заметить «симптом вожжей» — напряжение длинных мышц, расположенных параллельно позвоночнику по краям поясничного углубления.
Походка становится «утиной». Больной наклоняется вперед не за счет движений в позвоночнике, а вследствие сгибания только в тазобедренных суставах.
При длительном течении патологического лордоза могут возникнуть осложнения:
- патологическая подвижность позвонков с их смещением и ущемлением нервных корешков (спондилолистез);
- множественные псевдоспондилолистезы (уменьшение стабильности межпозвонковых дисков);
- грыжи межпозвоночных дисков;
- воспаление подвздошно-поясничной мышцы (псоит, поясничный миозит);
- деформирующий артроз суставов позвоночника, сопровождающийся ограничением подвижности и хроническим болевым синдромом.
Следует обязательно обратиться к врачу при следующих симптомах, которые могут быть вызваны перечисленными осложнениями:
- онемение или покалывание в конечностях;
- «простреливающая» боль в шее или спине;
- недержание мочи;
- мышечная слабость;
- нарушение координации и мышечного контроля, невозможность нормально наклоняться и ходить.
Количественная характеристика искривлений позвоночника проводится с помощью простого прибора, измеряющего степень кривизны. Эта манипуляция называется «курвиметрия» и выполняется ортопедом во время первичного осмотра больного.
Для диагностики заболевания проводится рентгенография позвоночника в прямой и боковой проекции. Может быть назначен снимок в положении максимального сгибания и разгибания позвоночного столба. Это помогает определить подвижность, то есть распознать фиксированный лордоз. Для рентгенологической диагностики переразгибания используются специальные измерения и индексы. Они не всегда отражают истинную тяжесть заболевания, поэтому интерпретацию рентгенологического заключения должен провести врач-клиницист, осматривающий больного.
При многолетнем течении болезни в поясничном отделе остистые отростки позвонков, прижатые друг к другу, срастаются. В межпозвонковых суставах видны признаки остеоартроза.
Помимо рентгенографии применяется компьютерная томография позвоночника. Она позволяет выявить причину патологии и уточнить степень поражения нервных корешков. МРТ менее информативна, поскольку лучше распознает патологию в мягких тканях. Однако она может быть очень полезна для диагностики грыжи межпозвонкового диска.
Каждый человек может выяснить, есть ли у него патологический лордоз. Для этого нужно попросить помощника посмотреть на линию поясницы сбоку, а затем наклониться вперед, опуская руки. Если кривизна в поясничной области исчезает – это физиологический лордоз. Если же она сохраняется – необходимо обратиться к врачу. Другой простой тест – лечь на пол и подвести руку под поясницу. Если она свободно движется – вероятно, имеется избыточный лордоз. Вероятность этой патологии увеличивается, если кривизна не исчезает при подтягивании коленей к груди.
В норме изгиб позвоночника в шее и пояснице формируется в первые годы жизни под действием ходьбы.
Физиологический лордоз может быть сглажен или выпрямлен. Сглаживание изгиба называется гиполордозом. При осмотре тела человека сбоку у него не определяется поясничный прогиб. В большинстве случаев это является признаком интенсивного сокращения мышц спины из-за болей, вызванных миозитом, невритом, радикулитом или другими заболеваниями.
Еще одна причина сглаживания физиологических изгибов позвоночного столба – хлыстовая травма, возникающая в результате дорожно-транспортного происшествия. При резком движении повреждаются связки, удерживающие позвоночник, а также возникает компрессионный перелом тел позвонков.
Сглаженный лордоз нередко сопровождается длительной болью в спине. Нарушается осанка, корпус наклоняется вперед, живот выпячивается. Человек не может до конца выпрямить коленные суставы без потери равновесия.
Главный метод борьбы с такой деформацией – лечебная физкультура, направленная на укрепление мышц брюшного пресса и исправление осанки.
Первые признаки физиологических изгибов имеются у человека сразу после рождения. Однако у младенцев они выражены слабо. Интенсивное формирование лордоза начинается после того, как ребенок научился ходить, то есть к возрасту 1 год. Анатомические структуры полностью формируются к возрасту 16 – 18 лет, когда происходит окостенение зон роста.
Лордоз у детей нередко выражен сильнее, чем при формировании во взрослом состоянии. Чем раньше возникла патология, тем сильнее деформация. Лордоз у детей сопровождается нарушением работы легких и сердца. Могут возникать деформации и сдавление других органов.
Иногда искривление позвоночника появляется у детей без видимой причины. Это доброкачественный ювенильный лордоз. Эта форма патологии возникает при чрезмерном тонусе мышц спины и бедер. С возрастом проявления такого состояния самопроизвольно исчезают.
Гиперлордоз у ребенка может быть симптомом травмы, в частности, вывиха бедра. Причины такого состояния – автоаварии или падение с высоты.
Другие причины лордоза у детей связаны с нервно-мышечными заболеваниями. Они регистрируются довольно редко:
- церебральный паралич;
- миеломенингоцеле (выбухание спинного мозга через дефект позвоночного столба);
- наследственная мышечная дистрофия;
- спинальная мышечная атрофия;
- артрогрипоз – врожденное ограничение движения в суставах.
В легких случаях гиперлордоз не требует специального врачебного вмешательства. Это относится к нефиксированному лордозу, который исчезает при наклоне туловища вперед. Таким пациентам показана только лечебная гимнастика.
Лечением этого заболевания занимаются вертебролог или ортопед. К врачу нужно обратиться при фиксированной деформации, не исчезающей при наклонах. Терапия также необходима при длительных болях в спине или шее.
Чтобы устранить патологическое искривление позвоночника, необходимо лечить вызвавшее его заболевание. При восстановлении нормального положения центра тяжести патологический лордоз чаще всего исчезает.
Проводятся тепловые процедуры (ванны, парафин, озокерит), лечебный массаж и специальная гимнастика. Могут понадобиться специальные укладки и вытяжение позвоночника.
Необходима разгрузка позвоночника. Предпочтительная поза для сна – на спине или на боку с подогнутыми коленями. Необходимо нормализовать вес.
При болевом синдроме назначаются обезболивающие препараты и медикаменты для расслабления мускулатуры. У детей важна профилактика нехватки витамина D.
Один из методов консервативного ортопедического лечения – использование корсетов и бандажей, поддерживающих позвоночник в правильном положении. Выбор корсета лучше доверить специалисту. При деформации легкой степени можно приобрести такое изделие самостоятельно. При этом следует обратить внимание на эластичные модели.
При более серьезной деформации подбираются жесткие корсеты с металлическим вставками или эластичными пластиковыми элементами. Такое изделие незаметно под одеждой, обеспечивает воздухообмен и отведение образующейся влаги. Использование поддерживающих устройств помогает избавиться от болей в спине, улучшить осанку и сформировать «мышечную память», которая в дальнейшем поможет сохранить достигнутые результаты.
Существуют устройства, с помощью которых корпус человека притягивается к стулу. Разработаны приспособления для восстановления работы двигательных центров в головном мозге, которые используются в лечении детского церебрального паралича (Гравистат).
В тяжелых случаях может выполняться оперативное вмешательство на позвоночнике. Оно показано в основном при первичном лордозе. Хирургический метод применяется при прогрессирующей деформации позвоночника, сопровождающейся нарушением работы легких, сердца или других органов. Другим показанием для такого вмешательства служит хроническая боль, значительно ухудшающая качество жизни больного.
Используются металлические скобы, восстанавливающие нормальную ось позвоночника. При этом формируется искусственная неподвижность позвоночника – артродез. Такая техника используется у взрослых людей. У детей могут применяться специальные конструкции, позволяющие менять степень изгиба в процессе роста. Например, для устранения деформаций позвоночника применяется аппарат Илизарова.
Оперативная коррекция гиперлордоза – эффективное, но сложное вмешательство. Его проводят в ведущих ортопедических учреждениях России и других стран. Для разъяснения всех вопросов, касающихся операции, нужно обратиться к ортопеду-травматологу.
Косвенным методом исправления лордоза служат операции для устранения вывихов бедра, последствий переломов позвоночника и других первопричин деформации.
Для избавления от шейного гиперлордоза и его симптомов используются следующие методы:
- Ограничение нагрузки на шейный отдел позвоночного столба. Необходимо избегать работ, при которых необходимо запрокидывать голову назад (например, побелка потолка). При длительной работе за компьютером необходимо регулярно делать перерывы, проводить легкую гимнастику и самомассаж.
- Самомассаж задней поверхности шеи: поглаживания и растирания в направлении снизу вверх и обратно, с захватом надплечий.
- Лечебная гимнастика, позволяющая укрепить мышцы шеи и улучшить кровообращение мозга и верхних конечностей.
- Сухое тепло: грелка, парафиновые компрессы; их можно использовать при отсутствии интенсивной боли.
- Физиотерапия аппаратами для домашнего использования (Алмаг и другие).
- Регулярные курсы лечебного массажа шейно-воротниковой зоны (по 10 сеансов 2 раза в год).
- При усилении болей – использование нестероидных противовоспалительных средств в форме таблеток, растворов для инъекций, а также мазей и пластырей (диклофенак, мелоксикам)
- Если появляются признаки синдрома позвоночной артерии (тошнота, головная боль, головокружение), врач назначит медикаменты, улучшающие мозговое кровообращение (цераксон).
- Лечение болевого синдрома включает миорелаксанты (мидокалм) и витамины группы В (мильгамма, комбилипен).
- В период стихания болей полезны лечебные грязи.
Гиперлордоз поясницы требует использования следующих лечебных методов:
- Ограничение работ в положении стоя и регулярная гимнастика.
- Курсы лечебного массажа спины и поясничной области дважды в год по 10 – 15 сеансов.
- Использование тепловых процедур, например, парафиновых компрессов.
- Физиолечение: электрофорез с новокаином, электростимуляция, ультразвуковая терапия.
- Бальнеолечение: гидромассаж, подводное вытяжение, аквааэробика, лечебные ванны с хвойным экстрактом или скипидаром.
- Нестероидные противовоспалительные средства внутрь, внутримышечно, местно; средства для расслабления мускулатуры, витамины группы В.
- Санаторно-курортное лечение, плавание.
- Использование специальных удерживающих устройств (корсета, бандажа, лент).
Для профилактики лордоза у беременных рекомендуется использовать дородовый бандаж, начиная с 4 месяца беременности.
Цели лечебной гимнастики при гиперлордозе:
- исправление осанки;
- увеличение подвижности позвоночника;
- укрепление мышц шеи и спины;
- улучшение работы сердца и легких;
- нормализация общего самочувствия и эмоционального состояния пациента, улучшение качества его жизни.
Для профилактики гиперлордоза рекомендуются следующие упражнения:
- круговые вращения назад и вперед руками, согнутыми в локтях;
- наклоны шеи в стороны;
- упражнение «кошка» — попеременное выгибание и прогиб в пояснице в положении стоя на четвереньках;
- упражнение «мостик» — приподнимание таза из положения лежа на спине;
- приседания с одновременным наклоном корпуса вперед;
- любые упражнения сидя на большом гимнастическом мяче (перекатывания, прыжки, разминка плечевого пояса, наклоны, повороты в стороны).
Рекомендуется обратить внимание на стул для работы. Он должен иметь прочную спинку, на которую можно опереться. При длительной работе в положении стоя необходимо регулярно делать перерывы и отдыхать сидя.
Лечебную гимнастику при гиперлордозах нужно проводить без усилий. Она не должна вызывать неприятных ощущений. Все упражнения повторяют 8 – 10раз, делают их в медленном темпе, растягивая спазмированные мышцы. При обострении болей от упражнений следует отказаться.
При шейном лордозе рекомендуются следующие упражнения:
- В положении сидя или стоя поднимать и опускать плечи.
- Круговые движения плечами назад и вперед.
- Плавные наклоны головы вперед и назад, избегая излишнего запрокидывания.
- Наклоны головы к плечам.
- Повороты головы в стороны.
- Сцепить руки за спиной крест-накрест, развести плечи;
- Нарисовать головой воображаемые цифры от 0 до 9, избегая чрезмерного переразгибания шеи.
Гимнастика при поясничном гиперлордозе:
- В положении стоя:
- наклоны туловища вперед с притягиванием корпуса к бедрам;
- наклоны к каждой стопе поочередно;
- приседания с отведением вытянутых рук назад (имитация ходьбы на лыжах);
- ходьба с высоким подниманием колен; можно дополнительно прижимать бедро к туловищу;
- встать спиной к стене, попытаться выпрямить позвоночник, остаться в таком положении на некоторое время;
- стоя у стены, медленно наклонить голову, затем согнуться в грудном отделе и пояснице, не сгибая тело в тазобедренных и коленных суставах; после этого плавно выпрямиться.
- В положении лежа:
- расслабить мышцы спины и прижать поясницу к полу, зафиксировать такую позицию;
- подтянуть ноги к коленям, перекатиться на спине; можно попытаться поднять таз и вытянуть ноги над головой;
- положить предплечья на грудь, сесть, не помогая себе руками; наклониться вперед, стараясь достать пальцами до стоп, вернуться в исходное положение и расслабить мышцы спины;
- держа руки за головой, поднять и опустить выпрямленные ноги; при затруднениях – поднимать каждую ногу поочередно.
- В положении сидя на невысокой скамейке имитировать движения гребца: наклоны вперед с вытягиванием рук.
- У шведской стенки:
- встать лицом к лестнице, взяться за перекладину на уровне груди, выполнить приседание с вытяжением спины, колени при этом подвести к животу;
- встать спиной к лестнице, взяться за перекладину над головой, согнуть ноги в коленях и тазобедренных суставах, подтянуть их к груди и повиснуть;
- из того же положения поднимать выпрямленные в коленях ноги;
- из того же положения выполнить «велосипед», при затруднениях – поднимать согнутые ноги попеременно, но обязательно повиснув на перекладине;
- из прежнего положения делать попеременные махи прямыми ногами.
Обучиться таким упражнениям лучше под руководством инструктора по лечебной физкультуре. В дальнейшем эти упражнения нужно выполнять дома один раз в день, желательно после легкого массажа соответствующих мышц.
Лордоз позвоночника – искривление позвоночного столба в сагиттальной плоскости, то есть заметное при взгляде сбоку. Образующаяся дуга обращена выпуклостью вперед. Лордоз – физиологическое состояние, необходимое для прямохождения. Причинами избыточного лордоза могут быть поражения самих позвонков или болезни тазобедренных суставов, окружающих нервов и мышц.
Ведущие проявления гиперлордоза – деформация спины, нарушение походки, хроническая боль. Лечение включает устранение основного заболевания, разнообразные физиотерапевтические методы. Массаж и физкультура направлены на выпрямление позвоночника, укрепление мышц шеи или спины и улучшение кровообращения окружающих тканей. В тяжелых случаях показано оперативное лечение.
источник
Остеохондроз доставляет человеку физический и психологический дискомфорт. Болевые ощущения, ухудшение гибкости позвоночного столба, вегетососудистые нарушения влияют на качество жизни. Аквааэробика при остеохондрозе помогает уменьшить нагрузку на позвонки, укрепить мышцы, получить эмоциональное удовлетворение.
Плавание и упражнения на воде оказывают общеукрепляющее действие на весь организм. Процедуры запускают процессы метаболизма и регенерации тканей, повышают кровоснабжение и доставку кислорода к головному мозгу.
Сложность диагностики заключается в отсутствии симптомов на ранней стадии заболевания и их схожести с другими патологиями на более поздних. Человек обращается за врачебной помощью, когда происходят функциональные расстройства других органов и возникают сильные боли. Симптомы напрямую зависят от места локализации остеохондроза. Заболевание может возникать в шейном, грудном и поясничном отделах.
Дистрофические изменения в межпозвонковом пространстве приводят к уменьшению расстояния между смежными костными сегментами. Позвонки соприкасаются друг с другом (происходит их трение), образуются костные наросты. Остеофиты сдавливают нервные окончания и кровеносные сосуды, нарушая кровообращение и передачу нервных импульсов к головному мозгу.
Осложнения остеохондроза (зависит от локализации патологии):
- парезы;
- атрофия мышц;
- образование межпозвонковых грыж;
- нарушение мочеиспускания;
- инфаркт миокарда;
- отсутствие чувствительности в конечностях;
- нарушение движений;
- трофические расстройства.
Терапия остеохондроза всегда сопровождается физическими упражнениями. Выполняя гимнастику, человек может испытывать дополнительное напряжение и боль. Полезны ли водные занятия при патологиях позвоночного столба? Аквааэробика позволяет эффективно укрепить и растянуть мышцы, не нагружая позвоночник.
Можно ли заниматься водной гимнастикой при остеохондрозе? Упражнения в воде полезны для любой возрастной категории, особенно при заболеваниях позвоночника. Вода уменьшает действие гравитации на позвоночный столб, а ее сопротивление заставляет активнее работать мышцы. В итоге организм получает более мягкую, но интенсивную нагрузку.
Преимущества аквааэробики:
- отсутствуют возрастные ограничения;
- низкая опасность травм;
- разгрузка позвоночника;
- снятие мышечных спазм;
- равномерное распределение нагрузки;
- укрепление вестибулярного аппарата;
- сжигание лишнего веса;
- повышение выносливости;
- улучшение кровообращения.
На заметку. Водная гимнастика сравнима с изнурительными занятиями в тренажерном зале, при этом вызывает меньшую усталость, не допускает перегрева тела и повышает эмоциональный настрой. Позвоночный столб во время занятий разгружается, ослабевает давление на нервные корешки и уходит боль.
Аквааэробику лучше осуществлять в условиях бассейна под наблюдением опытного инструктора. Обычно упражнения выполняются под ритмичную музыку.
Существуют определенные правила для занятий на воде:
- перед заходом в воду обязательна небольшая разминка или массаж;
- температурный режим должен быть не ниже 23 градусов;
- при проблемах позвоночника исключаются резкие движения;
- рекомендовано регулярное посещение бассейн, не реже 2 раз в неделю;
- оптимальное время водной процедуры 40 – 50 минут;
- после рецидива нагрузки должны быть минимальными;
- по мере укрепления мышечного корсета комплекс упражнений расширяют.
При проведении гимнастики необходимо правильно дышать. Вдох делайте глубокий, выдох- короткий и сильный. Такая техника способствует хорошей вентиляции легких, насыщает организм кислородом и улучшает подвижность позвонков, ослабляя защемление нервов.
Внимательно смотрите видео ниже. В нем подробно рассказано, как правильно заниматься в бассейне при остеохондрозе.
Наиболее часто заболевание затрагивает шейный отдел позвоночника. Сдавливание кровеносных сосудов приводит к кислородному голоданию мозга, провоцирует головные боли, расстройства зрительного и слухового аппарата. Для укрепления мышц рекомендованы упражнения с резиновым амортизатором длиной в 2,5 метра.
- Уровень воды должен доходить до груди. Ленту возьмите в руки и встаньте прямо, ноги раздвиньте на ширину плеч. Резинка располагается между кистями на расстоянии 30-50 см. Поднимите руки перед собой. Представьте, что стреляете из лука без разворота корпуса. Правую конечность зафиксируйте, левой сделайте жим к груди, растягивая ленту. Выпрямите конечность. Повторите упражнение другой рукой. Сделайте 15-20 растягиваний.
- Стоя в исходном положении закиньте ленту за плечи. Руки удерживают натянутую резинку у груди. Выпрямите конечности перед собой, чувствуя растяжение ленты, и согните их снова. Упражнения должны напоминать отжимание. Повторите движение 15-20 раз. Сопротивление воды и натяжение ленты позволят эффективно укрепить мышечный корсет.
- Поплавайте 3-5 минут для расслабления шейных мышц на спине.
- Сделайте повтор упражнений.
Гимнастика поможет укрепить мышцы шейного отдела позвоночника, улучшить циркуляцию крови и запустить процесс регенерации тканей.
Для аквааэробики используют различные приспособления, позволяющие удержаться на воде без потери ориентации. Нудлы — гибкие длинные палки, изготовленные из специальной пены, позволяющие поддерживать тело в вертикальном положении на плаву. В аквааэробике используются как дополнительные тренажеры.
Упражнения с нудлами для грудного отдела позвоночника:
- Палку возьмите в руки. Между кистями должно быть расстояние в 40-50 сантиметров. Встаньте прямо, ноги расставьте на ширине плеч, плавными движениями пытайтесь утопить тренажер. Сделайте 15-20 попыток.
- Лягте на живот и обопритесь о поручень в бассейне, ноги положите на нудл. С усилием опускайте и поднимайте нижние конечности 15-20 раз. Упражнение задействует мышцы грудного, плечевого и поясничного отделов.
- Расположите палку спереди и зафиксируйте в подмышках. Погрузитесь в воду по грудь. Начинайте движение максимально широкими шагами, имитируя езду на лыжах. Корпус плавно поворачивайте к идущей вперед ноге.
Для расслабления позвоночника положите один нудл под шею, второй под колени и лягте на спину. Проведите в позе 5-10 минут. Встаньте и поплавайте немного брассом.
На поясницу ложится основная нагрузка опорно-двигательной системы. Здесь располагаются наиболее крупные позвонки. Остеохондроз поясничного отдела вызывает нестерпимые боли, иррадиирующие в область ягодиц и нижних конечностей, вызывая страх перед передвижением. Лечебная аквааэробика помогает снять болевой синдром, стимулирует регенерацию тканей, возвращая необходимую подвижность.
Упражнения для поясничного отдела:
- Возьмите плавательную доску, обопритесь на нее руками и плавно работайте ногами на протяжении 3-5 минут.
- Находясь по пояс в воде, сделайте по 10-15 приседаний при помощи нудла или поручня.
- Ноги расставьте на ширину плеч, руки поднимите вверх и сцепите между собой. Делайте плавные наклоны в бок, стараясь не поддаваться вперед. Усложните упражнения, положив гимнастическую палку на плечи.
Расслабьте мышцы поясничного отдела, зацепившись за борт бассейна. Поплавайте несколько минут брассом. Перевернитесь и лягте на спину, максимально расслабив поясничный отдел. На плаву удерживайтесь при помощи нудла или плавательной доски.
Лечение остеохондроза аквааэробикой оказывает эффективное воздействие на позвоночник, укрепляет мышцы, запускает регенерацию поврежденных тканей, улучшает общее состояние больного. Регулярные процедуры позволяют поддерживать общий тонус организма и являются лучшей профилактикой в борьбе с остеохондрозом.
Также вас могут заинтересовать эти БЕСПЛАТНЫЕ материалы:
- Грамотное питание для здоровья позвоночника и суставов: 10 необходимых компонентов питания для здорового позвоночника
- Вас беспокоит остеохондроз? Рекомендуем ознакомиться с этими эффективными методами лечения остеохондроза шейного , грудного и поясничного отделов без лекарств.
- Не дает покоя боли, вызванные артрозом коленных или тазобедренных суставов? Бесплатная книга «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» поможет вам справиться с недугом в домашних условиях, без больниц и лекарств.
- Бесплатные книги: «ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать» и «7 главных ошибок в фитнес-тренировках новичка дома и в тренажерном зале» — прочитав эти книги, вы узнаете, как отличаются особенности построения тренировок для новичков по сравнению с тренировками для людей, кто уже давно занимается фитнесом.
- Бесплатный уникальный обучающий курс «Секреты лечения поясничного остеохондроза» от дипломированного врача ЛФК, разработавшего уникальную систему восстановления всех отделов позвоночника, которая помогла уже более 2000 клиентам!
- Простые приемы для снятия острой боли при защемлении седалищного нерва смотрите в этом видео
источник
По статистике остеохондроз всех отделов позвоночника все чаще выявляется у людей трудоспособного возраста и у подростков. Основная причина этого – отсутствие постоянной, нужной позвоночному столбу подвижности в повседневной жизни, выбор вредных продуктов.
Без лечения развивающийся остеохондроз может стать основной причиной ограничения трудоспособности и ранней инвалидности. При своевременном обращении болезнь может приостановить и даже победить.
Для лечения больным обязательно назначаются лекарства с определенным механизмом действия, а в период восстановления предлагается выполнять ЛФК, то есть лечебно-физкультурные комплексы занятий. Особое место в комплексе упражнений занимает правильно организованное плавание.
Остеохондроз является хронической патологией, развивающейся только у человека как итог дегенеративно-дистрофических нарушений в тканях дисков, находящихся между позвонками.
Нарушение нормальной физиологической структуры дисков приводит к тому, что соседние позвонки становятся ближе к другу, сдавливаются корешки нервов и изменяется функционирование всего позвоночного столба. Остеохондроз проявляется выраженными болями, ограничением подвижности, патологиями внутренних органов.
Правильно организованные занятия плаванием позволяют достичь сразу несколько лечебных воздействий на позвоночник. Плавание при правильном проведении способствует:
- Расслаблению. При любом остеохондрозе мышцы спазмированы, напряжены и это снижает подвижность. Вода помогает всему позвоночнику расслабиться, устраняет мышечный спазм и одновременно укрепляет мышцы. Укрепление спины приводит к тому, что позвонки меньше смещаются. Поэтому плавание приято считать не только лечебным средством, но и профилактической мерой от межпозвонковых грыж.
- Ускорению обменных процессов. Усиление микроциркуляции и кровообращения в клетках способствуют тому, что ткани поврежденных и еще нормальных дисков получают необходимое им питание в виде микроэлементов и минералов и потому начинают восстанавливаться.
- В воде сплющенные позвоночные диски постепенно распрямляется, а это приводит к вытягиванию позвоночника. Расширение промежутков между позвонками освобождает защемленные нервы, и человек практически сразу ощущает значительное уменьшение болевого синдрома.
- Водные процедуры – оптимальное средство для повышения иммунитета, что немаловажно при лечении любых заболеваний.
- Регулярное плавание и купание, а особенно упражнения в воде, снижают вес. Это также облегчает симптоматику остеохондроза, так как лишние килограммы нагружают позвоночный столб и способствуют негативным изменениям в межпозвоночных дисках.
- Плавание приводит к улучшению функционирования сердца и дыхательной системы, помогает созданию позитивного настроя на выздоровление.
Занятия в воде и даже обычное плавание рекомендуется при остеохондрозе любого из отделов позвоночника – поясничного, грудного, шейного.

Плавание при хондрозе шейного отдела приносит несомненную пользу:
- В воде шея расслабляется, убирается спазм, начинает лучше снабжаться кислородом головной мозг.
- Регулярные занятия в бассейне способствуют созданию крепкого мышечного корсета вокруг шеи, а это уменьшает вероятность дальнейшего патологического изменения в дисках.
- Тренируется дыхательная система, что немаловажно для повышения иммунитета и для уменьшения быстрой утомляемости.
Нередко сильные боли в шее заставляют человека с опаской относиться к занятиям в воде. И это с одной стороны правильно – неумелые упражнение, резкие движения могут вызвать еще больше нарушений.
Поэтому при выборе плавания как комплекса ЛФК при остеохондрозе нужно понимать, что можно делать в искусственных и естественных водоемах, а что нельзя.
Лечебное плавание врачи советуют совершать только в бассейнах. В естественных водоемах – речках, озерах, море может быть сильное течение, что потребует определенных усилий при плавании, а значит, нагрузка на позвонки будет увеличена. Также в такой воде не всегда бывает приемлемая при остеохондрозе температура – холод усиливает воспаление.
При занятиях в бассейне пациентам с остеохондрозами необходимо всегда соблюдать несколько правил, если им не следовать, то можно спровоцировать обострение патологии.
- Температура воды в выбранном бассейне не должна быть при первых занятиях ниже 27 градусов, оптимально, если она будет держаться на уровне 30 градусов. Через несколько сеансов можно плавать уже в более прохладной воде, но в любом случае температура не должна быть ниже 23 градусов тепла.
- Перед тем как зайти в бассейн, необходимо совершить разминку в течение нескольких минут. Это могут быть умеренные физические упражнения, легкий массаж. Разминка усиливает приток крови к позвоночному столбу и подготавливает его к занятиям.
- В зависимости от того, какой у пациента отдел позвоночника нарушен, выбирают стиль плавания. При поражении шейных позвонков плавать рекомендуется на спине, так измененные позвонки будут испытывать положительное влияние воды. При других остеохондрозах можно практиковать такой стиль, как брасс. При его выполнении позвоночник и конечности оказываются максимально погруженными в воду.
- Пациенты с остеохондрозами должны в бассейне избегать резких движений. Рекомендуется надевать очки и шапочки, это поможет избегать попадания воды в глаза и уши, что в свою очередь часто провоцирует внезапные движения головой.
- Посещать бассейн рекомендуется как минимум два раза в неделю, оптимальное время одного сеанса – 40-50 минут.
- Заниматься в бассейнах можно при остеохондрозах и тем людям, которые не умеют плавать. Помогут им держаться на воде специальные приспособления – подушки, кольца.
- Специальные водные упражнения при остеохондрозе должен порекомендовать специалист по лечебной гимнастике. В любом случае в первое время необходимо выбирать минимальные по нагрузки комплексы.
- В бассейнах необходимо правильно дышать. Вдох должен быть глубоким, размеренным и медленным. Выдох необходимо совершать быстро. Такая техника дыхания приводит к лучшей вентиляции легких и меняет подвижность позвонков, что положительно сказывается на уменьшении давления на нервы.
Идеально, если вы найдете такой бассейн, где занятия осуществляются под руководством опытного инструктора. Специалист обязательно проследит за вашим состоянием, подскажет какие комплексы можно делать в первую очередь, а с какими стоит повременить.

Аквааэробика показана и молодым и пожилым людям, в воде гораздо легче совершаются многие движения, так как нет такой нагрузки, как в обычных условиях на суше.
Как уже сказано, вначале всегда необходима пятиминутная разминка, и только затем можно опуститься в воду.
К самым безопасным, эффективным и легким в выполнении упражнениям при остеохондрозе относят:
- Вис на перекладине. На суше вытянуть позвоночник, повиснув на турнике, может далеко не каждый человек. В воде сила тяжести уменьшается, и такое упражнение легче выполняется. Вытянуть позвоночный столб при отсутствии специальных приспособлений в бассейне, можно повисев несколько минут на его бортике.
- В бассейне при любом типе остеохондроза показано совершать аккуратные махи в разные стороны руками и ногами, повороты туловища, наклоны.
- Выполнять упражнения можно с надувной подушкой. Ее поочередно зажимают между рук или ног и плавают, задействую только свободную пару конечностей. Усердствовать при этом не стоит, после каждого заплыва нужно давать телу небольшой отдых.
- Прекрасно снимает нагрузку с позвоночного столба следующее упражнение. Необходимо стопы поднять на бортик бассейна, при этом таз должен касаться его края, а спина находится на воде. Руки аккуратно можно завести за голову, в такой позе находятся несколько минут.
- После растягивания позвоночного столба можно ходить по дну бассейна совершая определенные упражнения. Это могут быть наклоны туловища в разные стороны, приседания, бег на месте, движения руками в разные стороны.
- При шейном остеохондрозе рекомендуется выполнять преимущественно те упражнения, которые легко осуществлять лежа на спине.
Упражнения в бассейне необходимо практиковать постоянно, только в этом случае можно будет заметить положительный результат. Расширять комплексы занятий также нужно постепенно, так как сильная, одномоментная нагрузка приведет к усилению болей и скованности.
Плавание при остеохондрозе не всегда можно практиковать, поэтому вначале необходимо знать все противопоказания к этому виду спорта. Водные процедуры в бассейнах, а тем более в естественных водоемах противопоказаны, если:
- Остеохондроз находится на острой стадии своего развития. При выраженных болях и ограничении подвижности вначале необходимо получить курс медикаментозного лечения и только после стабилизации самочувствия приступить к водным процедурам в бассейнах.
- Выявляются признаки респираторных заболеваний, гриппа, простуды. Во время этих болезней занятия в бассейне временно откладывают до полного выздоровления.
- Плавание противопоказано при выраженной сердечной и дыхательной недостаточности.
- Временно откладывают занятия в воде при развитии кожных заболеваний в острой стадии.
- У пациента имеется такое заболевание в анамнезе, как эпилепсия или склонность к судорожному синдрому.
На видео показаны упражнения направленные на профилактику шейного, грудного и поясничного остеохондроза:
источник