30 неделя беременности – первая круглая дата в третьем триместре, начинается 8 лунный месяц. Женщина «наливается материнством», приобретая более округлые формы, с изменением центра тяжести меняется осанка.
Говорят, что появляется «утиная походка», на самом деле, это походка Богини, вынашивающей свое дитя. Она прекрасно выглядит, гордо несет свой живот и привлекает весь мир своей красотой. На нее смотрят с восхищением.
30 неделя беременности – замечательное время в жизни женщины, она может позволить себе декретный отпуск и всецело отдать свое время себе и малышу, являясь с ним одним целым.
Некоторые женщины переживают, какой у них маленький живот в этот срок. И абсолютно зря. Внешние объёмы связаны с размерами плода, количеством околоплодных вод и другими факторами. Если все показатели находятся в пределах клинической нормы, повода для беспокойства нет, вам легче чем многим другим.
Сколько месяцев беременности? Так формулируют вопрос обыватели. Жизнь будущей матери во время беременности измеряется неделями, лунным циклом. 30 неделя – это 8 лунный месяц.
Срок собственно беременности измеряется акушерскими неделями. По ним врач ведет все расчеты. Стандарты и варианты нормы выверяются соответственно сроку. Акушерский срок типичной беременности – 40 недель или 10 акушерских месяцев (месяц 28 дней).
Рассчитывается срок от первого дня последней перед зачатием менструации, отличается от эмбрионального срока на 2 недели. Длится 10 лунных месяцев.
Вы меняетесь с каждой неделей, с каждым месяцем, и эта неделя не исключение. Малыш растет, маленький живот увеличивается в размерах. Для удержания равновесия, меняется осанка. Болит спина, позвоночник старается распределить вес.
Ходить нужно осторожно, не делать резких движений, не поднимать тяжести. Разумно распределять физические нагрузки, помнить о своем положении и бережно относиться к себе. Спать рекомендуется на боку, вставать с постели аккуратно.
До 30 недели, средняя женщина при стандартной беременности, протекающей без отклонений, в норме прибавляет 10–11 кг. Если набор веса идет более быстрыми темпами и значительно превышает норму, стоит задуматься о правильном питании. Для начала – изменить режим. Есть дробно, не лишая себя необходимого. Ограничить употребление мучных, жирных блюд, калорийных десертов.
Следить за своим весом и отрегулировать питание важно из-за вероятности развития осложнения, вызванного изменением обмена веществ и плохой реакцией маминого организма на них – гестозом. В третьем триместре еженедельно сдается анализ мочи, чтобы не пропустить начальные проявления этой патологии.
Следить за лишним весом нужно и просто по клиническим показаниям. Это может не быть мамина вина. Крупный плод, многоводие, многоплодная беременность и так далее.
Крупного ребенка проблематичнее рожать, чем маленького, да и самой приходится иметь дело с неприятными явлениями. Кроме излишней массы тела, могут появиться и остаться растяжки на животе. Так что уделять внимание рациону нужно. Питание должно быть полезным и здоровым.
Старайтесь гулять на свежем воздухе. Посетите курсы подготовки к родам, там вам покажут упражнения, которые можно делать на этом сроке. Очень полезно плаванье, но под контролем и с разрешения врача.
В 30 недель размер груди продолжает увеличиваться. Соски набухают и грубеют, готовясь к кормлению ребенка. Может выделяться молозиво. Носите специальные прокладки, чтобы не пачкать бельё и одежду.
Кроме позвоночника, в этот период ваш общий вес падает на ноги. Не давайте больших нагрузок организму, чаще отдыхайте. Носите удобную обувь на невысоких каблуках. Вы можете чувствовать боль и отечность в ступнях, судороги. В это время может проявиться варикозное расширение вен на ногах.
Проблемы, с которыми сталкивается женщина на 30 неделе:
Все эти неудобства забудутся и несравнимы с ощущением радости в ожидании появления малыша.
С ростом ребенка, растет матка, она главная и диктует свои условия остальным органам, меняющим свое положение. Давление на диафрагму вызывает одышку, даже сердце уходит немного в сторону, ради будущей новой жизни.
Давление на мочевой пузырь приводит к частым позывам на мочеиспускание и казуистическому недержанию мочи при смехе, кашле. Женщина может вставать несколько раз ночью, но это физиологично, значит, норма.
Проблемы с пищеварением, изжога, тошнота характерны для этого периода. Питание должно быть дробным, не наполнять сразу желудок большими объемами. И помните о лишнем весе. Во избежание отеков, нужно снизить потребление соли в продуктах питания.
Ваш живот растет с ростом малыша. В этом сроке он широко раскрывает глазки, двигает ими, может плакать. Он видит свет через стенки живота, и предметы возле лица.
Укрепляются ушные хрящики, малыш начинает обрастать жирком. Начинает исчезать пушковая растительность. Кожа еще сморщена от околоплодных вод.
Идет увеличение массы головного мозга, его усиленное развитие. Совершенствуется кора головного мозга. Малыш узнает голоса родителей, реагирует на новые звуки.
Маленький ребенок глотает околоплодные воды, иногда слышно, как он икает. Вдыхает амниотическую жидкость, развивает легкие, готовит их к самостоятельному дыханию.
Шевеления его уже ограничены стенками матки, мама ощущает, как маленький меняет положение, когда ему неудобно. Ребенок может спать до 12 часов в сутки. Это распознаётся по состоянию покоя. Однако, смотреть нужно и за этим показателем, если в течение суток происходит меньше 5 движений, это должно насторожить.
Все больше укрепляется эмоциональная связь мамы с малышом. Он чувствует ваше настроение, реагирует на него шевелением. Не позволяйте себе плохие мысли и страхи, думайте о хорошем. Разговаривайте с ребенком, на 30 неделе беременности, он вас слышит и узнаёт даже через живот.
Секс на 30 неделе беременности не противопоказан при нормальном течении и отсутствии угроз. Проявление любви не может навредить ребенку, большой живот не помеха, если родители будут нежно относиться друг к другу. Из-за физического неудобства не стоит лишать друг друга приятных ощущений, пренебрегать теплом сексуальных отношений.
Мужчина тяжело психологически переживает изменения вектора внимания. Из центра вселенной он превращается в спутник, в этот период учащаются разводы и супружеские измены. Все нуждаются в любви, секс как ее проявление, будет избирательным и интересным. Сблизит вас еще больше в этот период.
Очень важно решение о совместных родах. Учитывайте мнение отца ребенка, не настаивайте на его присутствии в родзале, если он не готов. Он может быть рядом, в предродовой палате. Не каждый мужчина готов это видеть, есть случаи половой холодности со стороны мужчин после присутствия на родах.
Чего стоит опасаться женщине на 30 неделе? На первый взгляд, список не столь велик, однако эти варианты патологии весьма опасны:
- угроза преждевременных родов;
- плацентарная недостаточность;
- гестоз;
- задержка внутриутробного развития плода.
Преждевременные роды происходят по разным причинам. На 30 неделе плод уже жизнеспособен, не впадайте в отчаяние, недоношенный ребенок имеет все шансы выжить.
Плацентарная недостаточность, это нарушение нормального функционирования плаценты, приводящее к гипоксии плода, задержке развития ребенка и даже его гибели.
Гестоз – патология, которая может появляться с третьего триместра. Это образование отеков в результате выпота из сосудов в ткани белка, плазмы, жидкости. Женщина набирает лишний вес, кровь сгущается, появляется белок в моче. Повышается артериальное давление.
Находясь под контролем врача, вы не пропустите эти патологии и в случае необходимости, помощь и лечение сведет риски к минимуму.
Пренебрежение услугами женской консультации может повлечь очень неприятные последствия и для мамы, и для младенца. Поэтому становиться на учёт нужно. И для регулярных обследований надо вовремя появляться у врача.
Проводится плановая консультация врача гинеколога. Она включает измерение веса, артериального давления, акушерских параметров живота. Проводится выслушивание сердцебиения стетоскопом и при помощи КТГ (кардиотокографии). Вы можете пожаловаться, где у вас болит, рассказать о своих ощущениях.
Если изменяется характер выделений, врач возьмет мазок. В норме выделения прозрачные, жидкие. Если появились изменения цвета, запаха, они стали обильнее, нужно сообщить врачу. Возможно подтекание околоплодных вод. Кровянистые выделения бывают при отслоении плаценты.
- общий анализ мочи;
- анализы крови – клинический, на ВИЧ, сифилис, гепатиты В и С;
- мазок на микроскопию выделений из влагалища.
УЗИ на 30 неделе беременности покажет двигательную активность ребенка, состояние и расположение внутренних органов. Оценит количество околоплодных вод в этот срок, тип предлежания малыша. Исключит пороки развития. Покажет состояние плаценты, матки. Увидит признаки, угрожающие преждевременными родами.
Малыш имеет в среднем рост около 27 см и вес плода в 30 недель в районе 1,4 кг. Важно соответствие параметров плода сроку беременности. Несмотря на то что конституциональные особенности ещё не выражены, плод на 30 неделе имеет индивидуальные размеры с широким диапазоном нормы.
Все параметры на УЗИ усредненные, не стоит переживать, если ваш ребенок крупный или маленький, в сравнении с другими. Есть параметры нормы, бывают ошибки в сроках.
Проводится оценка сердцебиения плода, нормальные показатели 140–160 ударов в минуту. Сердцебиение ниже 120 свидетельствует о гипоксии. Исключаются пороки сердца.
Допплерометрия (УЗИ с допплером) позволяет дать оценку кровотоку пуповины.
Оценивается состояние плаценты, ее расположение, толщина, зрелость. От этого зависит родоразрешение естественным путем или при помощи кесарева сечения.
УЗИ в третьем триместре имеет важное диагностическое значение в плане правильной подготовки к родам. Кроме этого, будущие родители могут получить фотографии малыша на память, увидеть, как их маленький подрос, как двигается, сколько изменений произошло со времени последнего обследования.
30 неделя беременности – время появления тренировочных схваток. Не нужно этого бояться, организм готовится к родам. Учитесь правильно дышать, тренируйтесь вместе с маткой. Малышу схватки не вредят, он защищен околоплодными водами.
На 8 месяце меняются ощущения, связанные с активностью ребенка. Плод не такой маленький, шевеления более редкие. Вы уже знаете, когда он спит, когда бодрствует. Ваше неудобное для него положение, может вызвать протест и толчки в животе.
Пространство для движения уменьшается, плод в норме лежит головой вниз, но возможно тазовое предлежание, косое или поперечное положение. Такие варианты положения плода несут если не прямую угрозу, то трудности при родоразрешении. На 30 неделе беременности еще есть время перевернуть младенца в утробе, врач покажет упражнения, чтобы помочь в этом. Конечно, если вы наблюдаетесь в консультации.
Теперь при каждом выходе на улицу вы должны брать с собой обменную карту. В случае наступления преждевременных родов, доктор в роддоме получит всю информацию о вас, иначе вы попадете в отделение обсервации.
Есть время спокойно собрать «тревожный чемоданчик»: все, что понадобится в роддоме, пусть ждет своего часа, и вы будете готовы. Определитесь где и как вы хотите рожать, в спокойной обстановке.
источник
Беременность и роды – естественный процесс, происходящий в организме женщины. С момента зачатия до рождения ребёнка тело будущей мамы подчиняется особым законам и потребностям. Новая жизнь развивается, и женское тело 9 месяцев служит средой обитания плода, поставляя ему все ресурсы для нормального роста.
В этот таинственный период очень важно, чтобы будущая мама оставалась здоровой, поскольку организму нужно сосредоточиться на поддержании новой жизни внутри себя. В противном случае могут возникать осложнения, сказывающиеся на здоровье как матери, так и ребёнка. Одно из таких осложнений – поперечное предлежание плода.
Самое благоприятное и естественное положение ребёнка в матке к моменту родов – головкой вниз по направлению к родовым путям. И при нормальном протекании беременности это положение устанавливается само собой. Организмы мамы и дитя готовятся к непростому процессу родов. Бедра женщины расширяются, а ребёнок поворачивается головой вниз в получившуюся ложбину, лицом к спине матери. Это положение называется головным предлежанием и считается самым благоприятным для безопасного протекания родов.
Но в ряде случаев ребёнок располагается в матке неправильно и рискованно для появления на свет. Одно из таких расположений – поперечное предлежание плода. Это означает, что оси позвоночников матери и ребёнка перпендикулярны друг другу, то есть ребёнок лежит в животе поперёк, а не вдоль.
Поперечное положение плода
Не стоит себя заранее пугать и пристально всматриваться в очертания живота – всего 0,5% беременных ставят диагноз поперечного предлежания плода. И практически всегда медицина в состоянии помочь маме и малышу.
Внутри плодного пузыря ребёнок чувствует себя в безопасности – там тепло, слышен стук маминого сердца, доносится звук её голоса. И замечательная водная среда, амниотическая жидкость, поддерживает маленькое тело в состоянии «невесомости». Ребёнок поворачивается, крутится и кувыркается. Этот период подвижности продолжается до 34-35 недели, пока тело плода ещё небольшое, и в нём идёт активный процесс формирования внутренних органов.
Поэтому до конца седьмого месяца беременности вы вряд ли услышите от врача категорический диагноз о неправильности расроложении плода. А вот на 8-9 месяцах малыш активно набирает вес, его положение становится стабильным, и врач-гинеколог в этот период уже может объективно судить о расположении ребёнка в матке.
Иногда женщина может сама заподозрить неладное. Поперечно-овальная форма живота – признак неправильного положения плода. Но поскольку с седьмого месяца визиты к акушеру-гинекологу становятся чаще, врач пристально изучает и осматривает будущую маму.
Для определения положения плода применяются следующие методы:
- Визуальный осмотр. Если ребёнок крупный, его расположение в утробе матери очевидно и просматривается невооружённым глазом.
- Пальпация (обследование на ощупь). Врач кладёт ладонь на головку малыша, а другую – на его таз или пяточки. Также прослушивает сердцебиение – при поперечном положении сердечный ритм ребёнка слышен только в области пупка женщины. Влагалищный осмотр, как правило, не проводится.
- Ультразвуковое исследование (УЗИ). Это окончательный этап диагностики, дающий полное подтверждение (или опровержение) предварительного диагноза.
Факторы и причины неправильного положения ребёнка внутри матки разнообразны – от особенностей внутриутробного развития плода до последствий болезней матери и патологий самого ребёнка.
Не пренебрегайте визитами к врачу, даже если вы беременны не первый раз и считаете себя опытной мамой и роженицей. Поперечное положение плода у рожавших женщин встречается чаще, чем у женщин, рожающих впервые.
Факторы, влияющие на объём амниотической жидкости, до конца не изучены. Это таинство организма беременной женщины. Генерирует амниотическую жидкость внутренний эпителий околоплодного пузыря, и в конце беременности её состав обновляется каждые три часа.
При многоводии (объёме околоплодных вод 1,5-2л и более) ребёнку труднее «улечься» головкой вниз, поскольку внутреннее пространство матки обширное. И наоборот, при малом количестве околоплодной жидкости (менее 600 мл) движения плода внутри матки настолько затруднены, что ребёнок подвергается сдавливанию её стенками.
Чаще всего слабые мышечные стенки матки встречаются у повторно рожающих женщин. Природное расположение матки – вертикальное, перевёрнутой грушевидной формы. В идеале гладкие мышцы детородного органа достаточно эластичны для растягивания с ростом плода и упруги для поддержания его вертикалього положения. А поскольку мы все подвергаемся воздействию гравитации, то без должной поддержки мышца матки и брюшной стенки ребёнок располагается как ему удобно, а не так, как нужно.
В медицинской терминологии неправильное расположении плаценты называется «предлежанием» и означает прикрепление «детского места» в районе шейки матки. Плацента целиком или полностью занимает то место, которое должна занять головка ребёнка к концу беременности. Предлежание плаценты является категорическим показанием для кесарева сечения (КС), поскольку естественные роды невозможны.
Нормальное расположение плаценты и ее предлежание в нижнем сегменте матки
Конечно, для благополучия ребёнка, спокойного и безопасного течения беременности рекомендуется особо тщательно следить за здоровьем матери. Ведь при наличии аденом, фиброзных опухолей и полипов в области нижнего сегмента матки риск поперечного предлежания плода существенно повышается. Рекомендованы регулярные посещения врача-гинеколога и строгое соблюдение врачебных рекомендаций на протяжении всей беременности.
Достаточно редкими патологиями являются седловидная и двурогая матка – всего 0,1% процент беременных женщин могут услышать подобный диагноз. Он означает, что форма матки не правильной вытянутой грушевидной формы, а седловидной (с прогибом в дне) или двурогой (разделённой надвое перегородкой в верхнем отделе). И понятно, что ребёнку, развивающемуся в таких условиях, трудно прининять положение, необходимое для лёгкого выхода из тела матери.
Поскольку головное предлежание плода необходимо для успешного родового процесса, то патологии развития ребёнка, такие как гидроцефалия (отёк головного мозга) или анэнцефалия (недоразвитые полушария мозга), могут помешать плоду принять нужное положение внутри матки.
Беременность при поперечном предлежании может протекать абсолютно нормально, хотя рожавшие женщины знают, что «нормально» в последние недели подразумевает ломоту в пояснице и бёдрах, тяжесть, одышку и состояние постоянной усталости. Самый рискованный момент наступает во время родов из-за неудобного расположения ребёнка относительно «выхода» из полости матки.
Матка имеет грушевидную форму с узкой частью, направленной вниз. И логично, что при поперечном положении плода на боковые стенки этого органа приходится увеличенная нагрузка. Поэтому при диагностике данного состояния, беременная должна находиться под постоянным наблюдением врачей в стационаре.
- Раннее отхождение околоплодных вод и преждевременные роды;
- Разрыв матки и маточные кровотечения;
- Гипоксия (кислородное голодание) плода при длительном безводном состоянии в течение родов;
- Запущенное поперечное положение и выпадение частей тела ребёнка из полости матки (конечностей, плеча или пуповины);
- Смерть ребёнка или матери.
При ответственном подходе будущей мамы к своему состоянию и выполнению рекомендаций врача, поперечное предлежание плода – это всего лишь затруднение, но никак не стоп-фактор для счастливого появления ребёнка на свет.
Наиболее частым и оправданным решением при поперечном предлежании становится кесарево сечение. Особенно, если ряд мероприятий (упражнения, внешний поворот) не дал результатов, или в силу патологических причин (предлежание плаценты, маточные новообразования или патологии) естественные роды невозможны.
Но при маленьком размере и весе плода разрешиться от бремени природным путём всё же можно, хоть и рискованно. В любом случае врач-гинеколог даст рекомендации относительно родов индивидуально для каждой женщины.
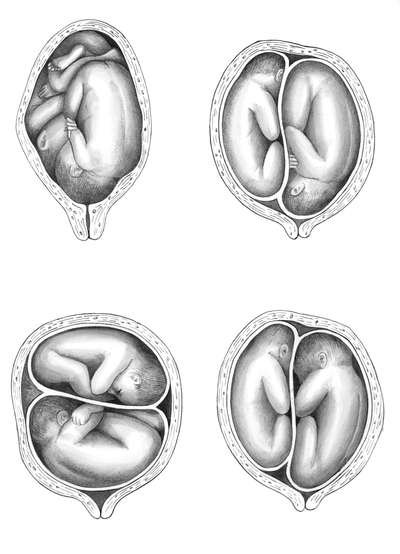
Беременность – испытание для женщины и ребёнка, особенно вынашивание двойни. Два малыша могут занимать разнообразные положения относительно друг друга и оси полости матки. Оптимальные расположения – головные предлежания обоих плодов или головное положение одного ребёнка и тазовое (попой вниз) положение другого.
Поперечное предлежание одного или двух близнецов встречается крайне редко (1% от общего количества многоплодных беременностей) и является веским аргументом в пользу оперативного вмешательства во время родов.
В случае если один ребёнок имеет вертикальное расположение и рождается первым, то для второго малыша, лежащего поперёк матки, может быть применим поворот на ножку. Но это рискованная и сложная процедура, которая в наше время практически не выполняется. Как правило, проводится экстренное кесарево сечение.
Варианты расположения близнецов в матке
Несколько простых упражнений помогут плоду изменить своё положение. Но заниматься этой гимнастикой можно только посоветовавшись с врачом и убедившись в отсутствии противопоказаний: полного или частичного предлежания плаценты, угрозы выкидыша.
Делать гимнастические упражнения лучше натощак или спустя несколько часов после еды. Не напрягайтесь, расслабьте тело и успокойте нервы.
- В положении лёжа на боку провести 7-10 мин, сделать глубокий и спокойный вдох, повернуться на другой бок. Выполнять по 3-4 захода в течение дня. Лучше лежать на упругой поверхности дивана или кушетки, а не на мягкой постели.
- Подложить под поясницу одну подушку, под ноги – несколько, чтобы они оказались на 20-30 см выше головы. Лежать в этой позе 10-15 мин 2-3 раза в день.
- Полезна стойка в коленно-локтевом положении, которую также нужно делать 2-3 раза в день по 15-20 мин.
Положение для сна – на боку, к которому обращена головка ребёнка. Очень эффективно плавание. Во время водных процедур включаются мышцы, которые не работают «на суше». Поднимается общий тонус организма, улучшается приток крови к внутренним органам и происходит стимуляция плода на принятие правильного вертикального положения.
- Лечь на бок, противоположный головке плода, согнуть ноги в тазобедренных и коленных суставах. Провести в таком положении около 5 минут, повернуться на другой бок.
- Лёжа на боку, поочерёдно выпрямляйте ноги. Лёжа на правом боку – левую, на левом – правую.
- Приняв положение сидя обхватите согнутое колено, противоположное стороне, к которой прилегает головка ребёнка. Осторожно наклонитесь вперёд, делая коленом полукруг и касаясь передней стенки живота. Глубоко и спокойно вдохните, выпрямите ногу и расслабьтесь.
Когда ребёнок примет нужное положение, желательно надеть и носить в течение дня специальный дородовой бандаж.
Эта манипуляция заключается в принудительном давлении на живот беременной с целью развернуть ребёнка в нужное положение. Это экстремальная, зачастую болезненная для матери и опасная для ребёнка процедура – ведь руки даже самого опытного акушера не могут «видеть» сквозь кожные покровы и маточную стенку. Проводится переворот плода только врачом в условиях стационара, поскольку эта процедура чревата осложнениями – разрывом матки, отслойкой плаценты, преждевременными родами.
На сегодняшний день наружные повороты плода практически не применяются, а в ряде европейских стран строго запрещены.
Главное при диагностике поперечного предлежания плода – сохранять спокойствие, полагаться на здравый смысл и рекомендации врача-гинеколога. Слушайте поменьше «страшилок» от многоопытных подруг, не занимайтесь самодиагностикой и самолечением. Хоть поперечное положение плода и считается редким явлением, любой акушер точно знает, что делать в каждом конкретном случае. А задача беременной – терпеливо и точно следовать советам врача и думать только о хорошем. Счастливой вам встречи со своим малышом!
источник
Как протекает беременность при поперечном положении плода: возможные осложнения и тактика ведения родов + корригирующая гимнастика
Если ребенок расположен перпендикулярно оси матки (поперек), такое явление называется поперечное положение плода. Еще 2-4 столетия назад из-за тяжелых родов, спровоцированных таким осложнением, погибали многие роженицы и их не родившиеся дети.
Современная медицина нашла способ существенно снизить уровень смертности при родах, но риск все же остается велик. Поэтому нужно внимательно относиться к такому явлению, и знать, как себя вести, и что нужно делать.
До 30–32 недели беременности маленький человечек слишком подвижен и постоянно изменяет свое расположения. Это значит, что он легко может повернуться в правильное положение. Так что паниковать в этот период не нужно. Беспокоиться стоит тогда, если после 33 недели ситуация не меняется.
Замечено, что неправильное лежание малыша в матке встречается только у 1 из 200 рожающих женщин, то есть зафиксировано 0,5 — 0,6% случаев. В 10 раз больше подвержены нарушению нормального протекания беременность мамочки, рожающие во второй раз.
Здоровые женщины меньше подвержены развитию осложнений. Ниже на видео можно посмотреть и послушать специалиста, который подробно расскажет о патологии.
Существует несколько причин, приводящих к возникновению неправильного нахождения ребенка в утробе матери:
- Миома матки. Образование миоматозных узлов в нижней области маточного полюса и возле ее шейки часто провоцирует неправильное расположение плода. Особенно в случае профилирующей миомы быстро растущая опухоль не дает возможности развернуться малышу в нужную строну.
- Аномальное развитие матки. Например, если у беременной двурогая матка, с перегородкой. Такое явление может затруднять правильное лежание плода.
- Плацентарное предлежание. Нахождение плаценты возле маточного зева препятствует принятию правильного физиологического расположения крохи.
- Многоводие. Большой объем околоплодных вод способствует чрезмерной активности крохи в утробе. Он не ощущает маточных стенок, что нарушает верное восприятие окружающего пространства. Это может привести к выбору неправильной позы.
- Многоплодная беременность. Когда у женщины зафиксирована двойня, существует максимальный риск неправильного расположения детей, поскольку они мешают друг другу занять продольные позиции. Если при развитии нескольких детей наступили преждевременные роды, шансы на принятие ими правильного положения крайне малы.
- Паритет родов. Чем большее количество раз женщина рожает, тем слабее становятся мышцы органа. Это приводит к максимальной внутриутробной подвижности крошки, что грозит ему неправильным расположением.
- Узкое кольцо таза. Если у беременной третья и больше степень сужения тазового кольца, ребенок не может правильно лечь, что приводит к осложнению.
- Нарушение развития вестибулярного аппарата малыша. Эта патология крайне редко приводит к такой ситуации, однако не стоит скидывать со счетов эту возможность.
- Крупный или мелкий плод. При избытке веса и размера будущему человечку тяжело двигаться, из-за чего он занимает неправильную позу. При малом размере малыша повышается его активность, в результате чего он постоянно крутиться, переворачивается, и к концу срока тоже может занять неправильную позицию.
- Гипертонус матки. Угроза преждевременного прерывания беременности провоцирует повышение тонуса матки, что сильно ограничивает двигательную способность малыша.
К неправильному расположению плода относят не только поперечное, но и косое положение. При этом тельце крохи находится под углом 45 градусов относительно оси утробы. А голова или ягодицы будущего человечка находятся немного ниже подвздошного гребня.
В акушерской практике выделяют еще поперечно-косое положение. При этом угол наклона плода будет составлять более 45 градусов. Но в обоих случаях расположение малыша неустойчиво, и при интенсивной подвижности может привести к развороту в поперечное или продольное расположение.
Отличить поперечное от косого можно при внешнем гинекологическом обследовании живота. Крупные части (головка и ягодицы) будут прощупываться с боков живота.
Такой диагноз осложняет не только роды, но и течение беременности, поскольку увеличивает риск таких явлений, как:
- преждевременные роды – когда ребенок лежит поперек, давление со стороны матки наступает раньше, чем при продольном лежании, что способствует преждевременному выталкиванию его из утробы из-за неспособности ее быстро растягиваться;
- ранний разрыв околоплодных оболочек – происходит по причине отсутствия равномерного распределения околоплодных вод, создавая нагрузку на нижний полюс пузыря;
- запущенное поперечное положение – при разрыве плодного пузыря может произойти выпадение конечности малыша, что затрудняет его движение и может спровоцировать гибель.
В первом и во втором триместре диагностика поперечного лежания малоэффективна, поскольку малыш находится в постоянном движении, и в любой момент может поменять положение. Никакие симптомы не проявляются при такой патологии беременности, ее можно выявить только при гинекологическом осмотре.
Определение проблемы при осмотре проводится несколькими способами:
- внешний осмотр;
- пальпация живота;
- ультразвуковое исследование;
- влагалищное обследование.
Каждый из этих методов имеет свои особенности и недостатки.
При обычном осмотре живота четко просматривается неправильная, расширяющаяся по центру к бокам, форма матки. Определить расположение головки при таком осмотре невозможно. Но легко прослеживается поперечное или косое расположение, поскольку орган становится поперечно-растянутой либо косо-растянутой формы.
Как понять, что есть наличие патологии? Головное предлежание заметно по вытянутой вдоль своей оси матки. Однако при неверном положении матка становиться шарообразной. При замерах живота происходит отклонение от нормы – окружность живота немного превышает норму, которая должна соответствовать сроку беременности.
При пальпации нельзя определить предлежащую часть маленького человечка, а головка прощупывается сбоку от центральной линии живота беременной. Когда головка расположена слева, это считается первая позиция. При определении головки справа в карточке беременной записывается вторая позиция.
Для поперечного предлежания характерно прослушивание сердцебиения ребенка возле пупка матери, в то время как при продольном лежании хорошо слышно сердце слева или справа живота.
Недостатком такого метода осмотра является невозможность определить позицию плода при поперечном предлежании в случае переизбытка амниотической жидкости, развитии нескольких плодов и повышенном тонусе матки.
На УЗИ позиция плода определяется очень хорошо, даже при многоплодии и других факторах. Гарантированное 100% определение расположения малыша не зависит от срока беременности.
Стоит заметить, что УЗИ, сделанное в 20 недель или раньше, не должно беспокоить будущую маму. Такой срок слишком мал для определения патологии. Но при выявлении клиники на более поздних сроках стоит придерживаться определенных правил и рекомендаций врача.
Информацию о размещении малыша можно получить при помощи влагалищного обследования. Проводят его незадолго до окончания беременности и в момент начала родовой деятельности, когда околоплодные воды еще не отошли.
Если при прощупывании не чувствуется предлежащая часть плода, это говорит о его неправильном размещении.
Если маточное кольцо раскрылось на 4 см и более, и плодный пузырь лопнул, исследование выполняют очень осторожно, чтобы не спровоцировать осложнения родовой деятельности, связанные с выпадением петли пуповины или конечности плода. Излившиеся воды дают возможность акушеру прощупать верхнюю часть тела крохи – ребра, подмышки, ручку.
Смотрите видеоролик о неправильном положении плода:
Поперечное нахождение плода в утробе редко нарушает процесс протекания беременности в целом. Но для такого недуга характерно вызывать досрочное прерывание беременности на поздних сроках, приблизительно в 30% всех случаев.
Явных особенностей протекания беременности при этом не наблюдается. А, начиная с 38 недели, могут отойти околоплодные воды, в результате чего потребуется немедленная госпитализация беременной. Краевое предлежание плаценты при поперечном положении так же может усугубить процесс вынашивания. При увеличенном давлении на нижнюю часть матки плацента может сдвинуться в сторону маточного зева, вызвав кровотечение.
Если на сроке 28 недель было диагностировано поперечное предлежание, будущей маме следует придерживаться некоторых правил поведения:
- во избежание разрыва околоплодного пузыря уменьшить физическую активность;
- не поднимать тяжести;
- больше спать;
- не пренебрегать обследованиями врача;
- выполнять упражнения для коррекции позиции плода.
Относительно вопроса, можно ли носить бандаж, если диагностировали лежание ребенка поперек, лучше проконсультироваться с врачом. Но часто ношение бандажа специально назначается гинекологом, поскольку помогает распределить равномерно вес живота, из-за чего уменьшается нагрузка на его нижнюю часть. Второй положительный эффект — уменьшение боли спины и живота.
Но стоит учитывать, что при переднем низком предлежании плаценты и других патологиях бандаж носить нельзя.
К выбору бандажа следует отнестись внимательно. Те, кто уже рожал, рекомендуют при покупке примерить его или посоветоваться с наблюдающим акушером-гинекологом, который подскажет правильный размер.
Отдельно стоит сказать про возможность изменить положение до момента наступления родоразрешения. С этой целью опытные акушеры на 35-36 неделях проводят наружный поворот плода. Раньше такой прием практиковался часто, но современное акушерство относиться к такому методу пренебрежительно.
Связано нечастое применение акушерского переворота с многочисленными противопоказаниями:
- несколько детей в утробе;
- плацентарное предлежание;
- низкая плацентация;
- угроза досрочного родоразрешения;
- патология плодных вод;
- проблемы с сосудами пуповины;
- кровотечения.
Могут возникнуть осложнения в ходе проведения или после процедуры. Например, отслоение плаценты или разрыв матки. Поэтому выполнение переворота требует максимального мастерства от акушера. Чтобы избежать негативных последствий, нужно знать расположение и позицию малыша, и уметь повернуть так, чтобы спинка его не оказалась сзади (повернута к задней стенке матки).
Если по мере приближения родов ребенок не принял правильное продольное положение, и нет возможности его повернуть, то назначают кесарево сечение при поставленном диагнозе.
Основные причины, связанные с неправильным лежанием ребенка в утробе, могут привести к следующим осложнениям:
- Несвоевременное отхождение амниотической жидкости, особенно, стремительное, может привести к выпадению конечности ребенка через открытый зев.
- Запущенное поперечное лежание ведет к пережатию пуповины вследствие ее выпадения, что нарушает кровоток и может привести к гибели малыша.
- Разрыв внутренних половых органов наступает вследствие запущенного поперечного положения, когда из-за вколачивания плечика плода в малый таз матери матка начинает активное сокращение (это приводит к ее сильному растяжению в нижнем сегменте). Только своевременно проведенное кесарево сечение спасет мать и малыша от гибели.
- В результате длительного безводного периода времени внутрь может проникнуть инфекция, вызвав хориамнионит, ведущий к перитониту и заражению крови.
- Длительное течение родовой деятельности может привести к гипоксии плода.
- Смерть малыша может наступить вследствие сгибания его тела в грудном отделе в момент начала прохождения по родовым путям. Такой перегиб не оставляет никаких шансов на выживание.
В редких случаях роды завершаются самостоятельно без каких-либо патологических последствий. Но такой исход событий возможен только, когда плод имеет небольшой размер или недоношенный. Тогда он может самостоятельно развернуться в процессе течения родов в продольное положение, и выходит головкой или ягодицами вперед.
Если произошел перегиб ребенка «пополам» и он идет спинкой вперед, то получает множественные травмы, несовместимые с жизнью. Роды заканчиваются смертью ребенка.
В остальных же случаях для оказания помощи при неправильном положении делают кесарево сечение.
Наиболее частое осложнение при имеющейся патологии – это преждевременное излитие внутриутробных вод. Это может спровоцировать родовую деятельность у женщины. Если при этом нет никаких опасных признаков осложнения, возможно проведение акушерского переворота в процессе рождения. Он имеет название «комбинированный переворот», так как процесс заключается в повороте ребенка одной рукой внутри утробы, а второй – снаружи. Применяется это метод чаще при многоплодии, если первый малыш уже родился самостоятельно, а второй лежит поперек.
Существует способ, как перевернуть малыша не прибегая к проведению акушерского переворота и другим методам. Поскольку лечение в таком случае не проводиться, можно исправить ситуацию корригирующей гимнастикой.
Однако существуют определенные противопоказания к выполнению этих упражнений:
- выделения и кровотечения;
- избыток или недостаток амниотической жидкости;
- опухоли, рубцы и новообразования в матке;
- повышенный тонус матки;
- многоплодие;
- патологии плаценты;
- нарушение деятельности пуповинных сосудов.
Поэтому при назначении такой гимнастики обязательно изучается история болезни и ведения беременности женщины.
В комплекс гимнастики входят различные плавательные, физические и дыхательные упражнения, такие как:
- наклоны или подъемы таза;
- «кошечка»;
- полумост;
- коленно-локтевая поза и другие.
Хорошо зарекомендовала себя гимнастика по методу И. Ф. Диканя, которая выполняется с 29 недели. Заключается она в троекратном повторении поворотов с одного бока на другой, когда между поворотами лежание на боку занимает 15 минут.
Есть и другие методики, но все их можно выполнять только с рекомендации врача.
Важно знать как нужно спать при поперечном лежании. Ребенку наиболее комфортно находиться головкой вниз, поэтому маме следует выбирать позу для сна согласно расположению малыша, то есть спать на той стороне, где находиться его голова.
Оперативное вмешательство при поперечном положении вполне оправдывает себя. Такой подход значительно уменьшает уровень смертности одного или обоих участников родов (матери и ребенка), а также способствует отсутствию возникновения осложнений в момент родовой деятельности. Об этом говорят многочисленные положительные отзывы благополучно родивших женщин.
источник
Наступила срок 30 неделя беременности (это 7 месяцев), позади больше половины пути, но и впереди все еще не мало: целых 10 семидневок.
Плод в основном сформировался, только растет в размерах.
Женщина также давно осознала себя матерью и с нетерпением ждет появления своего малыша.
Ждет и, все-таки, немного боится этого момента. Еще бы, ведь ей столько придется поменять в своей жизни!
Конечно, оно еще далеко от идеального, да и окружающая среда не слишком способствует процессу. Однако ребенок различает свет и тьму.
Ошибочно считать, что в матке все время темно.
На самом деле, когда вокруг женщины хорошее освещение, свет пробивается через ткани. А двойняшки вполне способны видеть друг друга.
Процесс формирования зрения происходит и после рождения. Сначала малыш способен различать только предметы, расположенные на расстоянии нескольких сантиметров от его лица, но довольно скоро мир станет куда ярче и разнообразней!
- Продолжается развитие нервной системы.
К этому времени формируются некоторые черты характера ребенка. В случае двойни, мама может заметить: детки уже сейчас ведут себя по-разному.
- Нервная система напрямую связанна с развитием мозга: он растет, увеличивается его вес.
- Голова плода на сроке 30 недель имеет размер в 60% от размера головы взрослого человека.
- Прямым следствием развития нервных центров становится и превосходная ориентация в пространстве.
Дети-двойняшки находят друг друга, берутся за руки и исследуют лица друг друга.
- Шевеления плода.
Движения в ваше животе достаточно активны и весьма ощутимы.
При этом мама может замечает: в некоторые периоды шевеления более активны, чем в другие, а порой он практически неподвижен. Ведь ребенок спит в чреве матери.
Шевеления плода и его активность зависит и от характера ребенка, который, как отмечалось, начинает проявляться именно на этом сроке.
Конечно, у двойни активность деток будет чуть ниже, ведь два ребенка, несмотря на то, каждый из них имеет размер и вес несколько меньший, чем среднестатистический малыш на этом сроке, занимают значительно больше места, чем один ребенок.
Им тесновато в одной матке!
Впрочем, двойня имеет и свою специфику. Каждый ребенок в отдельности менее подвижен, но вдвоем доставляют маме некоторые неудобства. Особенно если периоды бодрствования и отдыха у деток не совпадают.
- Предлежание ребенка.
Обычно, к 30 неделе плод окончательно определяется со своим расположением.
Обычно, он устанавливается головкой вниз, к выходу из матки, называемое головным.
Впрочем, встречаются и различные патологии расположения плода. Так, в некоторых случаях происходит тазовое предлежание, то есть устанавливается ягодицами к шейке матки.
Несмотря на размеры ребенка, на текущем сроке его вполне можно «уговорить» принять правильную позицию. Для этого необходимо делать специальные упражнения.
Когда женщине назначается подобный курс, ее будут и регулярно обследовать на аппарате УЗИ.
Едва исследование покажет, что плод принял требуемое положение, женщине рекомендуется надеть специальный дородовый бандаж, который зафиксирует живот и помешает ребенку снова сменить позицию.
Если у вас планируется двойня, есть риск, что лишь один из детей займет нужное положение. При этом двигаться в матке деткам значительно сложнее, поэтому шанс изменении ситуации меньше.
- Лицо почти полностью сформировалось.
- Мимика подвижная и дает о себе знать даже во сне.
Очень интересные фото деток получается при ультразвуковом исследовании. Поэтому многие пары стараются подгадать процедуру 3D УЗИ на текущей семидневке.
На 30 неделе ощущения мамы могут бы не самыми приятными.
- Во-первых, матка поднимается достаточно высоко, ее дно расположено на 10 см выше пупка.
При этом размер и вес ее довольно значительные. Она давит на все окружающие ее органы.
Прежде всего, сжимает диафрагму, подпирает сердце и легкие. В последнем триместре беременности даже происходит изменение расположения сердца в грудной клетке: оно словно лежит на диафрагме.
В подпертом состоянии оказываются и легкие женщины. Из-за чего ей может быть сложно дышать, появляется одышка.
- Из-за давления на желудок и кишечник возможны проблемы с пищеварением.
Часто на текущей неделе начинается изжога, которая особенно часто мучает под вечер.
А нарушив диету, избежать неприятного ощущения нет никакой надежды.
- Не менее редки на 30 неделе вздутие живота и запоры.
Справиться проблемами можно только правильно подобрав диету.
- Во-вторых, живот причиняет ощутимые неудобства.
Его вес сильно стесняют подвижность женщины.
Живот сильно изменен центр тяжести тела. Да и носить на себе весь этот вес не так то легко.
По этой причине к 30 неделе многие беременные сталкиваются с тяжестью в ногах, повышенной утомляемостью и тому подобными неприятностями.
Размер живота сильно затрудняет сон.
Сложно найти такое положение, в котором женщине действительно удобно.
Сон на животе давно стал недостижимой мечтой. Но теперь нежелательной становится и поза на спине, т.к. матка давит на полую вену, по которой большая часть венозной крови поднимается к сердцу от нижних конечностей.
Пережимание данной вены может вызвать даже обморок. А в случае хронического пережиманияначинает страдать плод из-за недостачи кислорода.
Спать рекомендуется на левом боку, со слегка согнутыми ногами. Лучше всего положить между ними небольшую подушку.
Но и тогда сладкому сну могут помешать шевеления плода!
Именно с 30 недели женщина получает право на оплачиваемый декретный отпуск.
Всего он составляет 140 дней: 70 до начало родов и 70 после.
В случае преждевременных родов количество дней отпуска не изменяется, хотя они и перераспределяются.
Двойня дает право на более длительный отпуск: 84 до родов и 110 после.
- Важно использовать это время для отдыха и подготовки к такому сложному процессу, как роды.
От необходимости ходить на работу вы избавлены, т.к. вам не желательны лишние физические и психологические нагрузки. Не стоит самостоятельно изобретать их для себя дома: затевать генеральную уборку или ремонт.
Впрочем, неподвижность во время беременности также не приведет ни к чему хорошему. Лучше посвятить время неспешным прогулкам и занятиям, подходящим по сроку и разрешенным врачом.
Займитесь покупкой нужных вещей: коляски, кроватки, пеленального столика, одежды и т.д.
- Прошло время задуматься над вещами, которые необходимо взять в роддом, т.к. собрать сумку.
- Можно также начать заранее готовиться к выписке.
Решить, кто и как будет вас забирать, кого из родственников стоит пригласить, а кому можно показать ребенка и попозже. И, конечно же, решить, будет ли в этот момент вестись фото и видеосъёмка.
Фото с выписки всю жизнь будут напоминать вам о том радостном моменте, и, конечно, лучше, чтоб они были качественными и красивыми.
- Аналогично всему периоду вынашивания, на 30 неделе огромное значение имеет питание.
Происходит активное развитие нервной системы, поэтому в рационе должно быть больше микроэлементов и витаминов. А для активного роста нужны белки и углеводы.
Но постарайтесь при этом не набрать лишний вес!
Документ, где описаны особенности течения конкретной беременности, результаты обследований и анализов. Очень желательно, чтобы при попадании в роддом карта была у женщины с собой.
Паспорт и полис тоже необходимы, но их, в крайнем случае, подвезут родственники позже, а вот обменная карта потребуется сразу же.
Особенно важно носить карту тем, у кого повышен риск преждевременных родов: двойня, отслоение плаценты, ИЦН и т.п.
источник

Именно с учетом того, как располагается будущий ребенок в матке, определяют вид родоразрешения: естественным путем или методом кесарева сечения.
Часто при беременности по результатам ультразвукового анализа диагностируют поперечное предлежание плода в утробе. Можно ли в таком случае родить самостоятельно, не прибегая к операции?
Если отсутствуют какие-либо патологии со стороны организма матери или малыша, после 34 недели ребенок занимает положение головой вниз к шейке матки, то есть к выходу. Такое предлежание считается физиологически правильным и удобным для родовой деятельности.
В некоторых случаях, при воздействии провоцирующих факторов, ребенок занимает иное положение, разворачиваясь к выходу ногами, ягодицами либо располагается перпендикулярно шейке матки.
Поперечное положение малыша на 20-32, даже до 34 недель – нестабильное и еще может поменяться. Однако после 34 недели плод становится в ту позу, которая сохраняется уже до родовой деятельности. Если после этого времени по результатам ультразвукового исследования диагностируется поперечное или косое положение плода, ставят под вопрос плановое кесарево сечение на время родов.
Перечень причин поперечного предлежания ребенка в утробе достаточно большой. К основным провоцирующим факторам относят:
- многоводие, за счет чего наблюдается активное перемещение малыша в матке;
- слабость мышечных элементов матки, что чаще наблюдается при вторых и последующих беременностях, при чем матка уже не в состоянии фиксировать плод в одном положении;
- миома в матке (при этом ребенок занимает выгодную позу, чтобы не касаться головой новообразований, которые ему мешают двигаться);
- аномалии строения женского органа, при чем плод ищет максимально удобное для себя положение, которым в большинстве случаев оказывается именно поперечное;
- преждевременные роды, когда ребенок не успел занять физиологическое предлежание за счет раннего отхождения околоплодных вод;
- многоплодная беременность (нескольким плодам тесно в утробе, поэтому один из них может занять неправильное положение).
Кроме того, к причинам относят повышенный тонус мышц матки, угрозу выкидыша, узкий таз матери, передне-брюшное расположение плаценты.
Ведение малоподвижного образа жизни беременной женщиной – не менее значимый фактор, который может повлиять на поперечное предлежание. При постоянном нахождении беременной в однообразных позах, начиная с 30 недели, ребенок в утробе может попросту «застрять» в неправильном положении.
Тазовое и поперечное предлежание часто диагностируют у женщин, перенесших сильное эмоциональное потрясение и у тех, которые злоупотребляли физическими нагрузками.
Причиной может быть небольшая длина пуповины и низкое расположение плаценты, при чем для ребенка положение поперек будет максимально удобным.

Акушерский осмотр беременной предполагает пальпацию живота. При этом предлежащую часть ребенка невозможно определить, головка располагается справа или слева от середины живота женщины, а не по его оси, как это должно быть. Сердцебиение малыша прослушивается в зоне пупка беременной.
Влагалищное исследование после отхождения вод и раскрытия шейки матки на 4-5 см подтверждает поперечное расположение: выявляют возле маточного зева плечо, лопатку, ребро, локоть или кисть плода.
Как правило, беременность при поперечном предлежании ребенка протекает без патологических изменений. Ближе к сроку родовой деятельности может происходить преждевременное отхождение околоплодных вод. На фоне последнего процесса повышается риск вколачивания части тела плода в малый таз будущей матери, выпадение руки или пуповины, что объясняют резким ограничением подвижности.
При выпадении части туловища ребенка имеет место запущенное поперечное предлежание плода, если сразу не начать кесарево сечение, повышается риск внутриутробной смерти. При запущенном случае и нарастании родовой деятельности матка может разорваться.
Кроме того, часто развивается сепсис, разлитый перитонит, хориоамнионит, а при безводном промежутке продолжительностью в 12 и более часов возникает острая гипоксия или асфиксия плода.
В редких случаях во время родовой деятельности ребенок самопроизвольно разворачивается в физиологическое положение. Иногда наблюдается разворот в головное или тазовое предлежание, что обусловлено сильными схватками, глубокой недоношенностью.
Если до 34 недели поставили заключение «поперечное предлежание плода», не стоит бить тревогу и волноваться, ведь до окончания такого периода все еще может поменяться и малыш, возможно, развернется в удобную для родов позу.
Женщине рекомендуется выполнять специальную гимнастику, которая в 75-95% случаев помогает ребенку занять выгодное для родов предлежание. Однако, следует учитывать и противопоказания, которые выступают препятствием для выполнения ЛФК. Это – наличие опухолевидного новообразования в матке, тяжелый гестоз и др. Если удалось добиться физиологического расположения плода, рекомендуется начать носить бандаж для закрепления.
Упражнения, полезные при поперечном положении плода:
- перед приемом пищи лежать на твердой поверхности на правом и левом боках по 10 минут (начиная с 31 недели беременности);
- лежать на спине, под ноги подложив валик из одежды, чтобы конечности находились на 20-30 см выше головы, при этом таз должен быть слегка приподнят (по 15 минут трижды в день);
- спать на том боку, где располагается голова плода;
- трижды в день занимать позу, стоя на коленях, облокотившись на локти по 15 минут;
- полезным будет плавание.
Конечно, поперечное предлежание плода в утробе вызывает большой риск для самой женщины и ее будущего ребенка, если он не развернулся до момента родовой деятельности в физиологическое положение, самостоятельные роды исключают за счет возможности развития осложнений.
Родоразрешение естественным путем разрешено при маленьком весе плода или преждевременных родах. Однако в такие моменты учитывают уровень раскрытия шейки матки. Если оно произошло недостаточно, даже при небольшом весе ребенка потребуется проведение кесарева сечения.
Уже на 36-37 неделе женщине необходимо лечь в родильное отделение и начать подготовку к оперативному вмешательству. Если при косом предлежании еще есть вероятность разворота ребенка, то при поперечном положении шансы сводятся к минимуму.
Плановую операцию проводят натощак. Перед вмешательством женщине нужно опорожнить кишечник и мочевой пузырь. Если это невозможно сделать естественным путем, ставят клизму. Далее вводят анестезию и начинают кесарево сечение.
В былые времена предки практиковали переворот ребенка в утробе вручную. Это было просто необходимо, так как оперативное вмешательство (кесарево сечение) тогда еще не применяли и считали рискованным. Современная медицина шагнула далеко вперед и теперь нет необходимости в ручном правлении предлежания.
В любом случае, если ребенок лежит поперек живота в утробе – это не приговор. Рождение малыша даже методом кесарева сечения может пройти легко и без негативных последствий.
источник